编者按:眼病诊断亦需要“大局观”,有时全身病史或查体会提供不一样的线索和思路,辅助临床医生查找病因,明确诊断。COA2021会议上,空军(第四)军医大学西京医院、全军眼科研究所王雨生教授分享了一例罕见病的诊断过程,可谓“山重水复疑无路,柳暗花明又一村”。
一目了然?仅见一斑?
2021年2月,一例31岁的男性因“右眼视物变小2月”就诊于我院眼科。3年前曾就诊于外院诊断为“右眼黄斑病变”,给予“营养神经”治疗(具体不详)。否认家族性遗传疾病及传染病史。
视力:右眼0.8,矫正不提高,左眼1.0;眼压:右眼9 mmHg,左眼12mmHg;右眼前节未见异常,玻璃体可见少许细胞,视盘颞上方一处2×1.5 PD大小灰白色团块状隆起病灶,边界不清,周围血管略迂曲,病灶大部分位于视网膜血管层上方(见图1),黄斑中心凹光反射欠清;左眼未见明显异常。
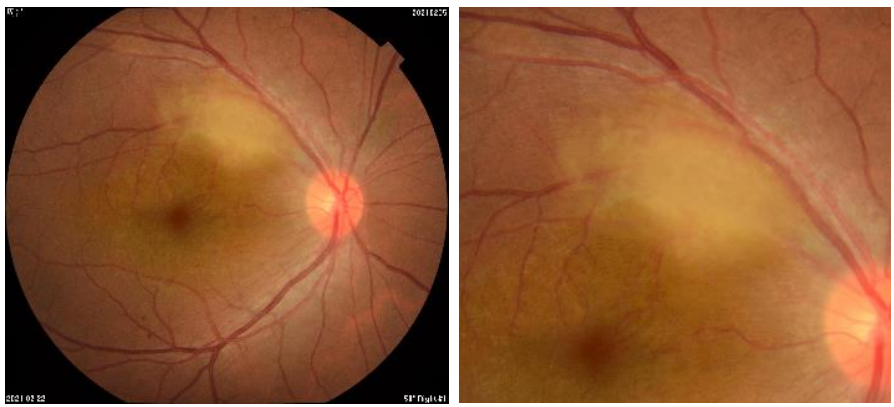
图1. 右眼眼底彩照
患者既往体健,无特殊疾病史,眼底病灶呈灰白色、边界不清,据其描述3年间未出现快速变化。对于以单眼视力下降伴眼底结节为特征的患者,首先考虑常见疾病中如感染性、炎性、发育性或肿瘤性疾病,其中感染性或炎性疾病可能性更大。
上下求索,初现端倪
光学相干断层成像(Optical coherence tomography,OCT)扫描显示对应病灶处视网膜局部隆起增高,内部结构紊乱,反射不均匀增强,外界膜、椭圆体带似有中断,黄斑区视网膜层间可见少许囊腔;荧光素眼底血管造影(Fund fluorescence angiography,FFA)显示右眼病灶早期呈椭圆形弱荧光,可见内部毛细血管样结构,晚期病灶总体仍呈弱荧光,但其间出现少许点状强荧光,同时病灶、视盘及黄斑周围均呈弥漫性的强荧光,为渗漏表现(见图2)。
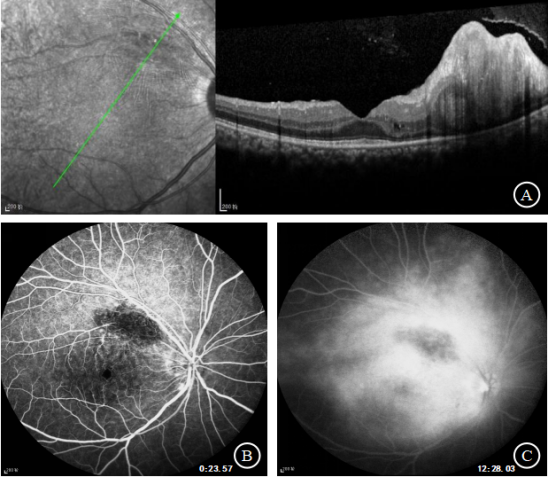
图2. A示右眼OCT;B示右眼早期FFA;C示右眼晚期FFA
追昔抚今,更显扑朔
与3年前资料相比,患者病灶大小略有扩大,边界更加模糊,透明度有所降低,且病灶与黄斑间距离缩短,黄斑中心凹附近毛细血管扩张也更明显;OCT对比显示病灶隆起高度略有增加,内部更为致密;FFA中病灶周围晚期荧光素渗漏范围较前明显扩大(见图3)。
图3. A示病灶彩照对比;B示病灶OCT对比;C示病灶晚期FFA对比
综合以上进一步检查,似乎更有理由怀疑患者右眼视网膜结节的性质为炎性或感染性。王教授为明确病因完善了全身排查,但眼内液检测、结核感染T细胞斑点试验抗原(T-spot)、胸部CT平扫、病毒十项等检查结果均为阴性,不支持上述思路。
以点破局,明察秋毫
患者复诊时无意间摘下了口罩,其颜面部散布大量细小的淡红色丘疹成了新的突破口。王教授进行了更具针对性的全身检查,首先发现患者小腿及腰背部皮肤存在多处大小不均的色素脱失斑;其次头颅MRI提示右侧脑室前角、额叶及枕颞叶均存在占位,腹部MRI提示存在双侧肾囊肿;进一步详细询问病史,家属回忆患者幼时曾有数次抽搐史。得到这些证据后,再次复查OCT,除已经发现的右眼视盘颞上方大病灶外,详细扫描眼底后发现了双眼多处隐匿性的小结节(见图3)。
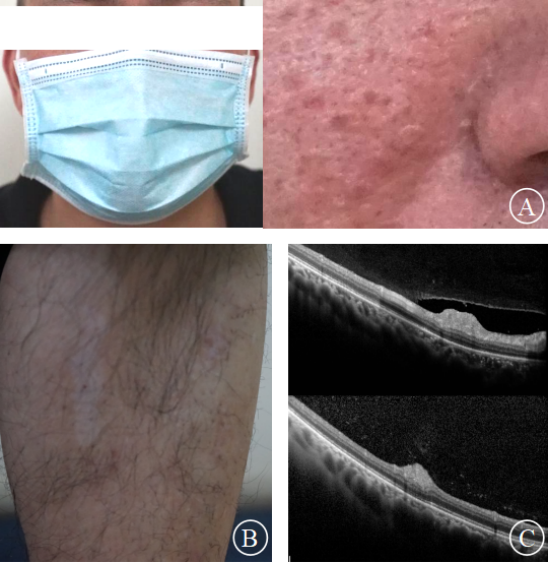
图3. A示颜面部血管纤维瘤;B示皮肤色素脱失斑;C示双眼多发隐匿性结节
根据2012年提出的结节性硬化症(Tuberous sclerosis complex,TSC)诊断标准[1],本例患者符合5个主要特征及1个次要特征(见图4)。经多学科会诊最终确诊为视网膜星形细胞错构瘤(Retinal astrocytic hamartoma, RAH)合并结节性硬化,同时伴有室管膜下巨细胞星形细胞瘤以及双侧肾囊肿。
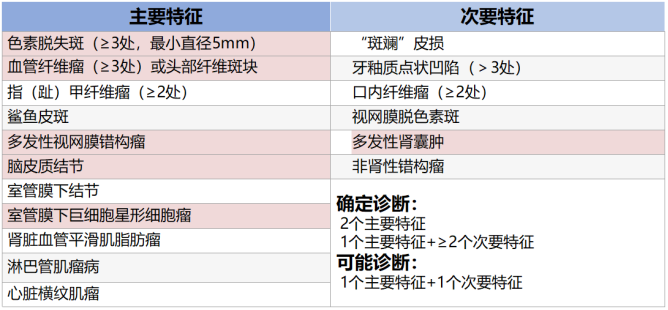
图4. 2012年TSC诊断标准
反躬自省,拨云见日
RAH是一种少见的先天性视网膜良性肿瘤。起源于视网膜神经纤维层。多合并结节性硬化,极少数合并神经纤维瘤病,罕见于独立发生[2]。依据其形态特征可分为3类(见图5)[3]。本例患者的多发病灶均未出现钙化,属于I型病灶。临床上应当注意与视网膜母细胞瘤、有髓神经纤维、视网膜与视网膜色素上皮联合错构瘤、视乳头玻璃疣等疾病进行鉴别[4];此外,还应当结合实验室检查等排除结核、弓蛔虫、弓形体等感染的可能性。
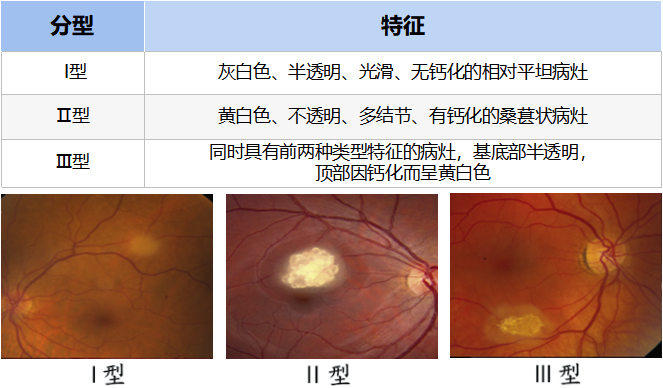
图5. RAH分型
本例患者具有一定特殊性:
首先患者右眼大病灶隆起程度高,但并未出现钙化和经典的“虫蚀样”空洞,形态特征并不突出,而其余小结节则皆呈隐匿性,难以用肉眼观察,因此初诊容易误诊为单发结节。本中心前期一项较大样本量的研究结果显示,最大厚度<270μm的病灶不能被眼底镜发现,其漏检率为45.3%,而细致的频域OCT扫描有助于隐匿性结节的检出,对明确诊断具有积极意义。
其次,患者右眼大病灶病灶表现出缓慢的增长,且毗邻黄斑区,视网膜层间出现少许囊腔,对视力造成了损害。通常RAH非常稳定,仅9.7%的患者可能出现由扁平到隆起钙化的形态改变,但不会影响视力。仅有部分患者可能由于不同程度的并发症而出现视功能损害,有文献回顾,30年间全球范围内仅有11例患者出现了视功能损害,原因包括黄斑水肿、血管渗漏、脂质沉积等,是一种十分罕见的情况[5]。
最后,结节性硬化患者的典型表现是癫痫发作、智能减退及面部血管纤维瘤[6],本例患者初诊时癫痫发作史并不明确,也无智能减退征象,且由于其就诊时处于新冠疫情防控常态化时期,口罩的配戴掩盖了其典型的颜面部体征,因此初始并未优先考虑遗传发育性疾病的可能性,影响了诊疗效率。
故王教授感慨,作为眼科医生,不能仅注重眼部、患侧眼的临床表现,更不能忽视全身病史及查体的重要性,否则会导致一叶障目、不见泰山。眼部表现在系统性疾病的诊疗中具有十分重要的意义,全身病与眼部表现之间也存在密不可分的联系,只有树立正确的“全局观”和“大健康观”,才能拨云见日,洞察真相。
参考文献
[1]Krueger DA, Northrup H. Tuberous sclerosis complex surveillance and management: recommendations of the 2012 International Tuberous Sclerosis Complex Consensus Conference. Pediatr Neurol. 2013, 49(4): 255-265.
[2]王雨生主编. 图说眼科疾病系列丛书 图说小儿眼底病: 北京:人民卫生出版社, 2018, 199-202.
[3]Rowley SA, O'Callaghan FJ, Osborne JP. Ophthalmic manifestations of tuberous sclerosis: a population based study. Br J Ophthalmol. 2001, 85(4): 420-423.
[4]范先群等译. 临床眼科肿瘤学: 上海:上海科学技术出版社, 2008, 155-156.
[5]Mennel S, Meyer CH, Peter S, et al. Current treatment modalities for exudative retinal hamartomas secondary to tuberous sclerosis: review of the literature. Acta Ophthalmol Scand. 2007, 85(2):127-132.
[6]Hodgson N, Kinori M, Goldbaum MH, et al. Ophthalmic manifestations of tuberous sclerosis: a review. Clin Exp Ophthalmol. 2017, 45(1): 81-86.

 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.