编者按:眼底疾病是眼科的重要组成部分,由于其位置的特殊性,常规的检查常无法明确病变,需依靠各项眼底仪器进行检查。仪器的更新、人工智能技术的交叉引进使得学者们对眼底病变的发生发展有了更加深入的认识。在2022年视觉与眼科研究协会年会(ARVO2022)上,眼底病学者们分享了眼后节疾病的有关最新进展。
贝叶斯深度学习模型用于筛查年龄相关性黄斑变性
田纳西大学健康科学中心医学院的学者们开发了一种贝叶斯卷积神经网络(BCNN)能够基于眼底照片来筛查年龄相关性黄斑变性(AMD),建立模型的数据来自年龄相关性眼病研究(AREDS)中的60511张眼底照片,检测的疾病严重程度分为四级:健康、小drusen、大drusen和晚期AMD。
最后建立的BCNN模型在holdout数据集(7448张眼底图像)和日本医院收集的20张眼底照片上独立验证,并与传统深度卷积学习模型(DCNN)进行比较。结果显示BCNN模型在疾病严重程度分级方面的AUC为0.88(95%CI:0.86-0.90),二次加权κ值为0.86,而DCNN在疾病严重程度分级方面的AUC为0.85(95%CI:0.83-0.87),二次加权κ值为0.83。此外,该BCNN还能量化输出预测不确定性,正确预测的预测不确定性显著低于错误预测的预测不确定性。

图1. 模型性能评估。(A)BCNN和DCNN模型的混淆矩阵;(B)BCNN模型的预测可能性和预测不确定性
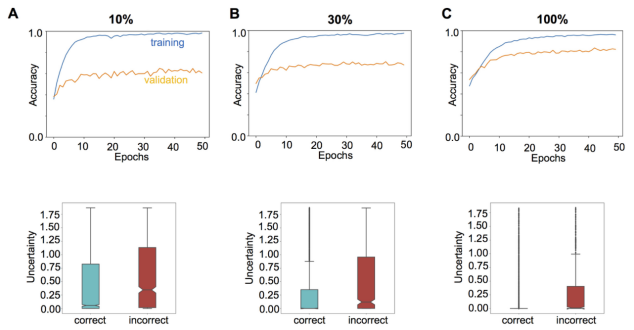
图2. 分析使用不同百分比的训练数据集开发的模型的准确性和预测不确定性。(A)总训练数据集的10%;(B)总训练数据集的30%;(C)总训练数据集的100%
小结:学者开发了一种基于眼底照片筛查AMD的可靠的深度学习结构,比经典的DCNN模型更准确。这一模型还能够输出预测不确定性,预测不确定性越低,模型对所提供结果的置信度越高,这一功能可辅助医生做出更明智的临床决策,对于当前“黑匣子”CNN模型至关重要。
共聚焦眼底成像系统监测糖尿病视网膜病变
为了评估两种基于白光LED的共聚焦眼底成像系统在糖尿病视网膜病变(DR)分级中的性能,学者们开展了一项前瞻性的研究。该研究对1型或2型糖尿病患者使用两种共聚焦扫描仪对黄斑中心和视盘中心拍摄眼底照片:Eidon(60度)和DRSplus(45度)。眼底照片交予认证的视网膜专家依据英国国家医疗服务体系(NHS)的DR分级系统进行分级,并分为可发病的糖尿病性视网膜病(RDR)和不可发病的DR。
研究纳入了78例糖尿病患者(155只眼),平均年龄为59.2(±5.3)岁。5只眼(3.2%)的眼底图像被DRSplus判定为不可分级,其中3只被Eidon判定为不可分级。在所有可分级的检查中,94%的病例在两种共聚焦扫描仪获取的图像上DR分级一致,κ值为0.88。在RDR分类时,二者100%的一致。
小结:研究发现,在确定DR严重程度分级和RDR分类方面,Eidon和DRSplus之间存在极好的一致性。
超广角激光扫描检眼镜中同心黄斑环的研究进展
为了进一步了解超广角激光扫描检眼镜(SLO)中显示的同心黄斑环(CMR),学者们回顾性分析了2021年上半年在一家三级医疗诊所就诊的CMR患者,将就诊时拍摄了SLO伪彩眼底照片并对黄斑区进行了光谱域-光学相干断层扫描(SD-OCT)的患者纳入研究,记录中心凹形态、视力及诊断。
该研究共纳入14名受试者,平均年龄8.9岁,其中8名为女性。在所有CMR患者中,9例在SD-OCT上表现出一定程度的中心凹发育不良,包括6例眼皮肤白化病,1例Hermansky-Pudlak综合征,1例小眼畸形和1例非典型视网膜前膜。在另5例中心凹发育正常的CMR患者中,有4例获得了相关分子诊断,包括2例NR2E3、1例CHM和1例RPGP。与中心凹发育不全组(平均 Logmar = 0.47)相比,中心凹发育正常组(平均 Logmar = 0.16)的视力更好。
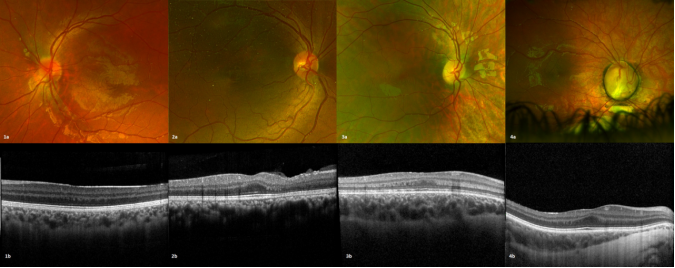
图3. 同心性黄斑环伴中心凹发育不良 1、眼皮肤白化病;2、非典型视网膜前膜3、Hermansky-Pudlak综合征;4、小眼症。(a)SLO伪彩眼底照片;(b)黄斑区SD-OCT黄斑
小结:SLO伪彩眼底照片上的CMR较为罕见,有报道称此现象一般发生在中心凹发育不全的情况,而Moorfields 眼科医院的学者们报道了在中心凹发育正常的情况下发现的CMR。
传统OCT向高分辨率OCT发展
传统光学相干断层扫描(OCT)成像的轴向分辨率为7μm,而高分辨率SPECTRALIS OCT基于更短的中心波长和更大的光谱带宽,能够提供高达3μm的轴向分辨率。为了研究中度年龄相关性黄斑变性(intermediate age-related macular degeneration, iAMD)患者在不同OCT成像光感受器(PR)层面上的视网膜形态,学者们开展了一项研究。该研究纳入了23例iAMD患者(29只眼),采用标准SPECTRALIS HRA+OCT和高分辨率SPECTRALIS OCT进行成像,使用深度学习算法分割PR层并测量厚度和缺失面积,必要时手动矫正。
研究发现,标准OCT上的PR缺失高于高分辨率OCT:在标准OCT和高分辨率OCT上,中心凹区域(1mm)的平均PR缺失分别为0.07mm2和0.04mm2(P=0.049);中心凹旁(1-3mm)的平均PR缺失分别为0.32mm2和0.16mm2(P =0.032);中心凹周围(3-6mm)的平均PR缺失分别为0.08 mm2和0.05mm2(P =0.029)。标准OCT的PR厚度较高分辨率OCT更薄(26.46μm vs 32.23μm, P <0.001)。drusen区较非drusen区的PR厚度更薄(26.30μm vs 32.39μm, P <0.001)。
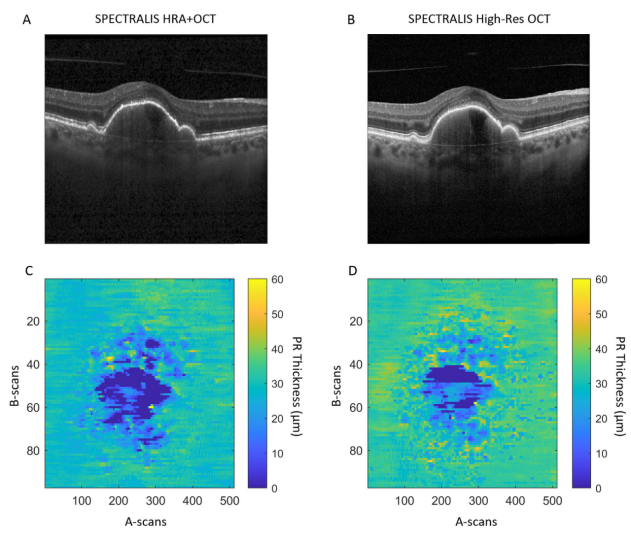
图4. 同一中度AMD患者的标准OCT(A、C)和高分辨率OCT(B、D)扫描及厚度测量。
小结:研究表明,高分辨率技术改善了OCT成像中视网膜分层识别,高分辨率OCT能够更准确地识别iAMD中PR层面的情况。该技术能够加深对视网膜疾病早期病变的理解,辅助对病理机制和疾病进展的研究以及对治疗靶点的探寻。
不仅限于疾病严重程度,眼底高反射灶为AMD带来新的启示
为了探寻年龄相关性黄斑变性(age-related macular degeneration, AMD)患者高反射灶(hyperreflective foci, HRF)、网状假性玻璃膜疣(reticular pseudodrusen, RPD)、色素增加和RIT等病理特征与疾病的相关性,学者们开展了一项单中心纵向研究。研究纳入50岁以上不同严重程度AMD患者,进行眼底彩照评估AMD严重程度和色素增加情况,OCT检测RPD和HRF,暗适应测试记录RIT。
研究共纳入158名参与者(292只眼),平均年龄为72.3±9.14岁。HRF在严重程度较高的AMD患者中检出率较高,且与色素增加(OR=397.42,P <0.001)和RPD(OR=10.38,P =0.007)显著相关。同时存在HRF和RPD的眼睛,暗适应延迟最大,RIT值最高(40min),其后依次为只有RPD的眼睛(28-40min)、有HRF的眼睛(16-40min)以及无HRF的眼睛(10-22min)。线性混合模型发现,年龄和HRF与年龄和RPD在RIT改变中的作用相似。与从未出现HRF的眼睛相比,出现HRF的眼睛的RIT值与基线时即存在HRF的眼睛更接近;且HRF等级进展的患者AMD的严重程度变化也更大。
小结:在AMD后期,HRF逐渐增加,与已知AMD严重程度生物标志物均显著相关,这表明HRF是一个有助于了解疾病进展的重要特征。HRF的出现与暗适应的延迟有关,说明HRF有可能是视网膜色素上皮和光感受器功能障碍的标志物。
总结
眼底病变复杂多样,眼科学者们一直在努力加深对疾病的认知,希望能够做到早期诊断,早期识别进展,并给予有效的治疗。科技进步与技术革新辅助人们更有效地决策,让人们看到了更广阔的眼底。
2 comments







 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.