编者按:当毫米级的手术操作遇上高清直播镜头,当全国顶尖眼科力量齐聚云端,两场以 “毫厘之间、视界之外” 为主题的高速微创玻璃体切除手术直播,为眼科领域奉上了兼具技术深度与临床价值的学术盛宴。从10月11日深圳市眼科医院、武汉大学人民医院、温州医科大学附属眼视光医院的首次亮相,到10月18日上海交通大学医学院附属新华医院、江苏省人民医院、山东省眼科医院的接力加码,双期活动不仅汇聚了6家国内顶尖眼科机构的核心专家团队,更以高尖端设备如Constellation玻切机、Centurion白内障超声乳化仪、双刃斜面玻切头HYPERVIT® 20K CPM等为技术载体,直观呈现了眼底病诊疗的前沿实践,为全国眼科同仁搭建起跨地域、高效率的技术交流桥梁,推动微创玻切技术在临床应用中的进一步普及与精进。让我们一起回顾直播的精彩瞬间!

术前设备检阅 + 术中参数可视化:
爱尔康设备全程护航手术直播
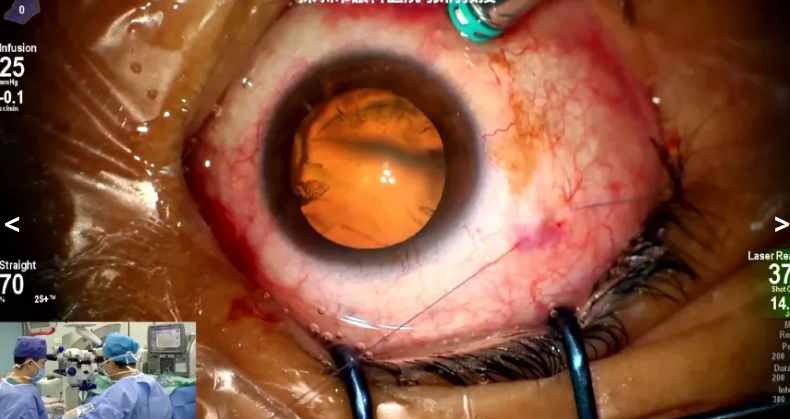
每场手术启幕环节,手术室护士长都会率先聚焦手术设备区,逐一展示支撑高精度操作的 “硬核装备”,如爱尔康Constellation 玻切机、Centurion 白内障超声乳化仪、飞秒激光辅助白内障设备等,每一款设备的亮相都直观传递出医院的技术实力。与此同时,护士长还会同步分享团队在眼科领域的成长历程,让观众在手术开始前,便对医院的核心诊疗能力有了全面认知。
而进入手术直播环节,爱尔康Constellation® 除了稳定的手术性能,相较于其他玻切设备,独有的功能可将手术参数实时叠加在手术画面中,无需额外切换设备界面,观众与手术助手便能在同一屏幕上同步获取清晰的手术操作细节与动态参数变化。这种 “画面 + 数据” 的同步呈现模式,不仅让20K双刃斜面玻切头的高速切割、精准定位过程一目了然,更在眼底手术教学中实现了 “看得见、读得懂、学得会” 的效果,极大提升了技术交流与协作的效率。
深圳市眼科医院


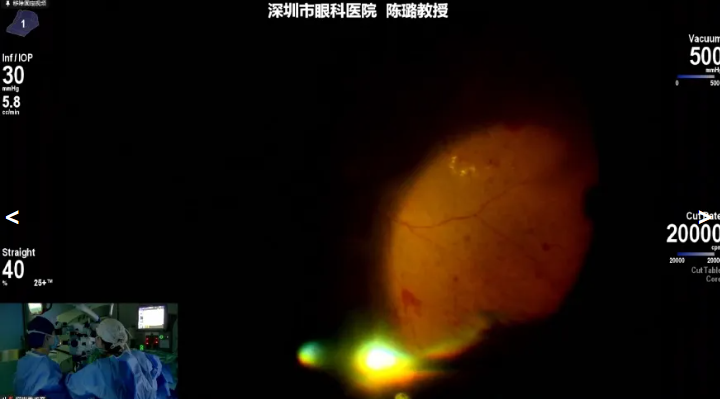

陈璐教授展示的病例是一名58岁男性,因右眼玻璃体积血就诊,既往有糖尿病史,曾行两次抗VEGF治疗。诊断为右眼增生性糖尿病视网膜病变(PDR),拟行右眼PPV+PRP治疗。术中在Constellation玻切机下进行操作,配合20K双刃斜面玻切头快速清除玻璃体积血,并通过实时眼压监测功能同步动态把控眼压,避免术中风险;后续在广角镜清晰视野辅助下,通过顶压技术细致切除下方周边玻璃体,充分处理病灶以降低术后出血、增殖等并发症概率。


张桐教授展示的病例是一名PDR患者,因“右眼视力下降伴眼前黑影2周”就诊,术前行右眼抗VEGF治疗。术中,张教授借助20K双刃斜面玻切头快速清除玻璃体积血,术中可见玻璃体大部分已自然后脱离,随后重点开展周边玻璃体切除,并对增殖膜进行细致剥离。剥膜过程中使用20K双刃斜面玻切头可以减少镊子使用,减少器械进出眼内次数,大大提高手术效率。视网膜光凝病变区域后,进行气液交换,填充C3F8。

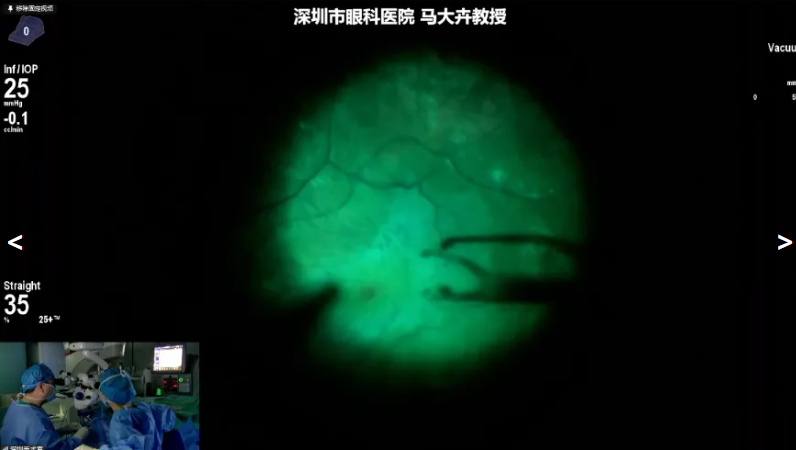
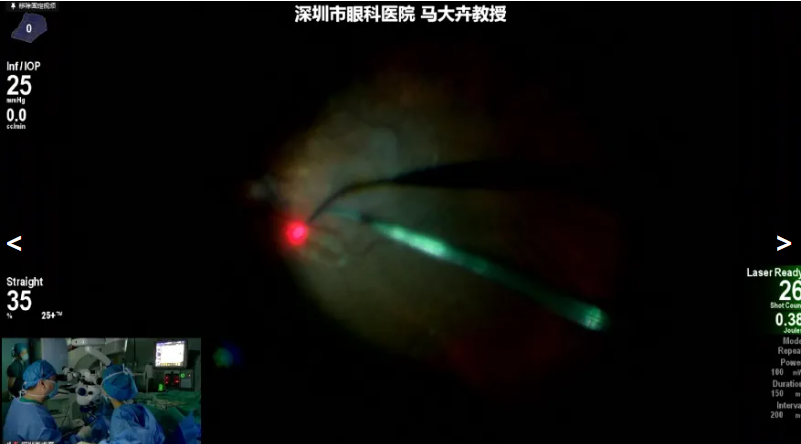
马大卉教授展示了一位糖尿病视网膜病变患者的手术病例,术中先完成白内障手术,再进行玻璃体切除,采用20K双刃斜面玻切头高速切除中央及周边部玻璃体。针对周边玻璃体处理,通过顶压兼顾切除与裂孔、变性区探查;染色环节直接稀释吲哚菁绿,以减少操作步骤与潜在感染风险,且剥膜过程中会根据残留情况进行复染。20K双刃斜面玻切头斜面设计有助于伸入增殖膜下方,进行钝性分离和切割。

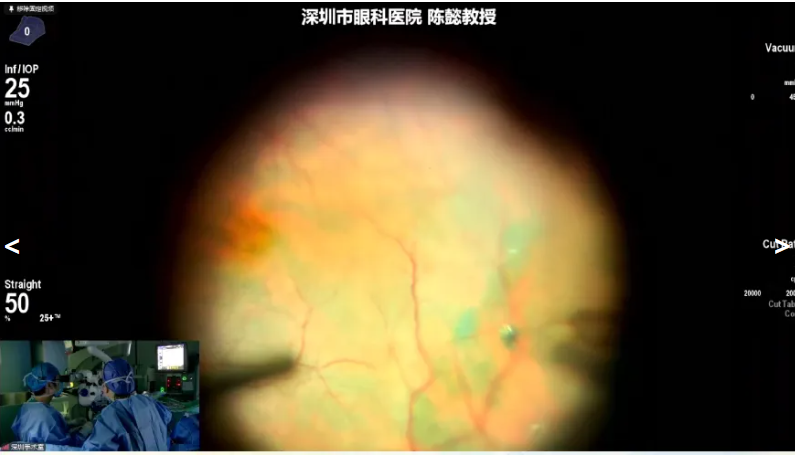
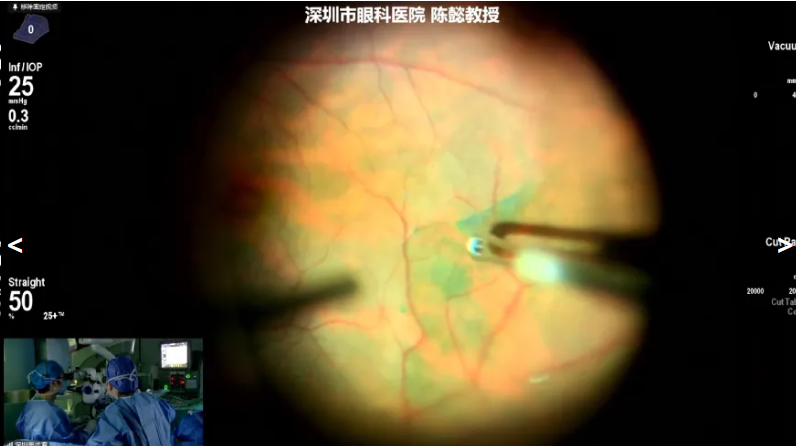
陈懿教授展示的病例是一名62岁男性,因“右眼视力下降伴视物变形1年,加重3个月”就诊,诊断为右眼黄斑前膜。手术核心目标为解除前膜对黄斑的牵拉力,为后续治疗创造条件。手术中使用20K双刃斜面玻切头高速处理玻璃体,先分离并完成玻璃体后脱离,处理视盘周围紧密粘连的玻璃体,高速切割可尽量减少术中对玻璃体和视网膜的牵拉;术中发现黄斑区无板层孔,但前膜与内界膜粘连紧密,剥除前膜与内界膜,后续用玻切头修整。

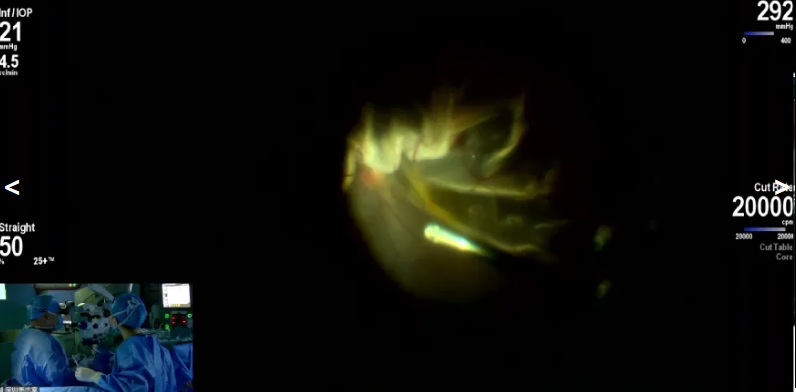

李永浩教授展示的病例是一名15岁男性,因“右眼被弹力带弹伤后视力下降5个月”就诊,诊断为右眼裂孔性视网膜脱离,拟行右眼PPV+视网膜下条索取出+激光+硅油填充。手术中使用20K双刃斜面玻切头先简单切除玻璃体,吸除裂孔处视网膜下液以扩大操作空间,配合重水复位视网膜,随后用带导光的可调节激光封闭裂孔,最后填充硅油,降低术后视力波动风险。20K双刃斜面玻切头对视网膜的扰动很小,术中可使眼压保持稳定。
武汉大学人民医院



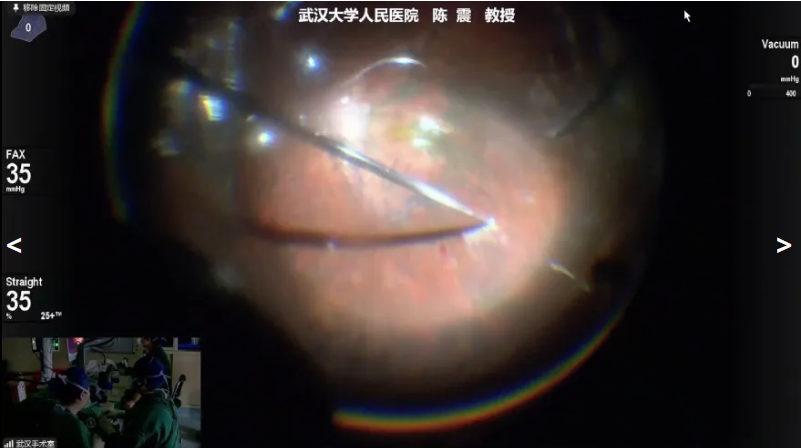
陈震教授展示的手术病例是一名57岁女性,因“双眼视物变形1月”就诊。既往有高度近视病史,曾行双眼白内障手术,诊断为双眼黄斑劈裂、黄斑区视网膜脱离以及病理性高度近视。手术先抛光混浊的晶状体后囊膜,随后采用Constellation玻切机,在20K双刃斜面玻切头的2万切割速率下快速清除玻璃体;术中通过染色清理玻璃体后皮质及残存劈裂组织,针对高度近视玻璃体与视网膜粘连紧密的特点,避免硬拉以防视网膜裂孔,仅清理粘连区域周边,且保留黄斑中心凹以降低术后黄斑孔风险。

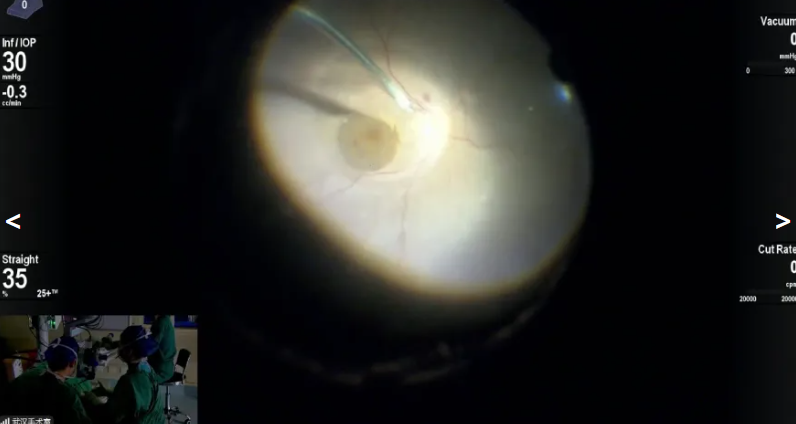
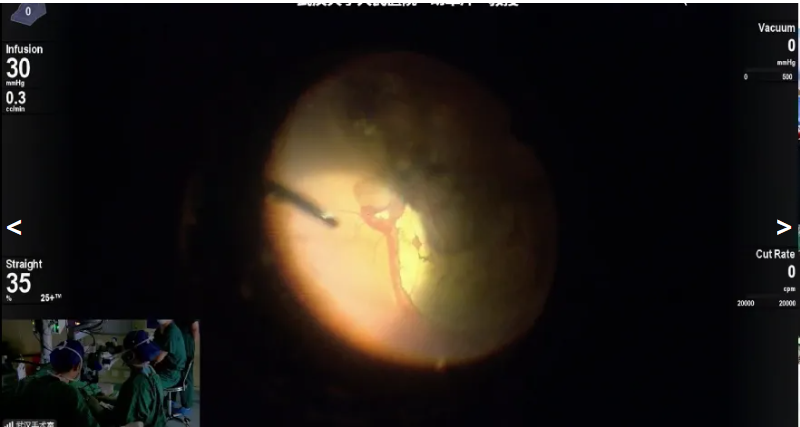
胡单萍教授展示的手术病例是一例玻璃体积血、视网膜脱离病例,患者视网膜脱离范围达下方及鼻侧,且网脱已持续一个月。手术中先使用重水辅助,保护黄斑区并便于切除周边玻璃体;切除过程中调整降低负压,应对网膜高隆起、高漂浮度的情况,提升操作安全性;随后在气体填充下完成排水,明确裂孔后计划进行激光封闭,最终决定采用硅油进行眼内填充。

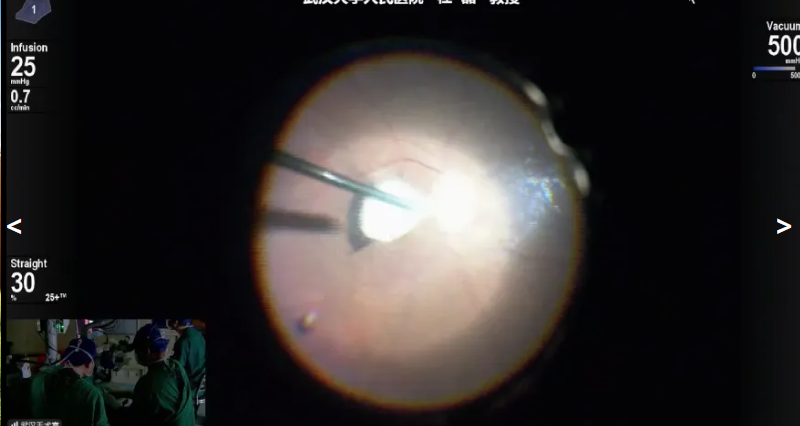

杜磊教授展示了两例手术病例。第一例是一名56岁男性,因“右眼视物模糊1个月”就诊,诊断为右眼缺血性视神经病变,经激素冲击治疗无效,视力仅存光感,伴视盘水肿、黄斑轻微下凹,玻璃体与视盘粘连紧密。手术中使用20K双刃斜面玻切头(设定负压500mmHg、切速2万),配合固定灌注压(25mmHg)操作,先轻柔分离并完成玻璃体后脱离,重点清除视盘周围粘连紧密的玻璃体后皮质,同时准备曲安奈德辅助。该手术以解除视盘周围玻璃体牵拉力为核心,虽不直接大幅提升视力,但能为后续激素药物治疗创造条件,延缓视神经萎缩,是针对药物无效病例的探索性治疗方案。

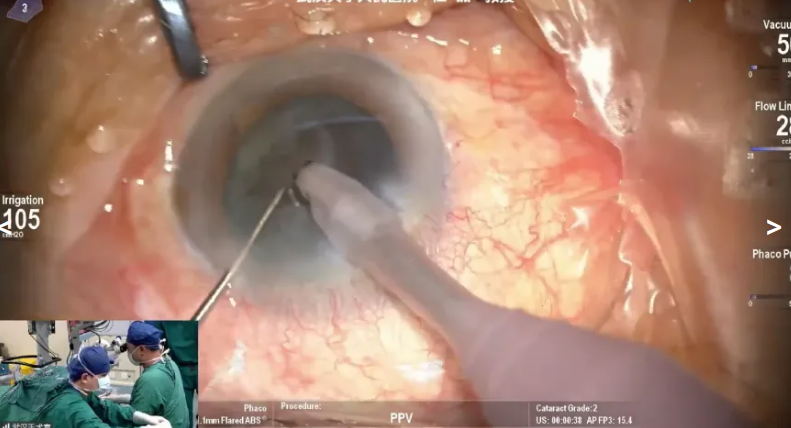

杜磊教授展示的第二例病例是一名79岁男性,因“左眼视力下降6个月”就诊。诊断为左眼黄斑牵拉综合征,拟行左眼前后联合手术。手术中先开展白内障超声乳化,植入ClareonVivityIOL减少衍射环对术后对比敏感度的干扰;随后使用20K双刃斜面玻切头轻柔进行玻璃体后脱离操作,重点清除玻璃体后皮质以解除黄斑牵拉,因黄斑整体结构良好未进行内界膜剥除;同时检查周边视网膜,关注疑似色素变性区域情况。
温州医科大学附属眼视光医院


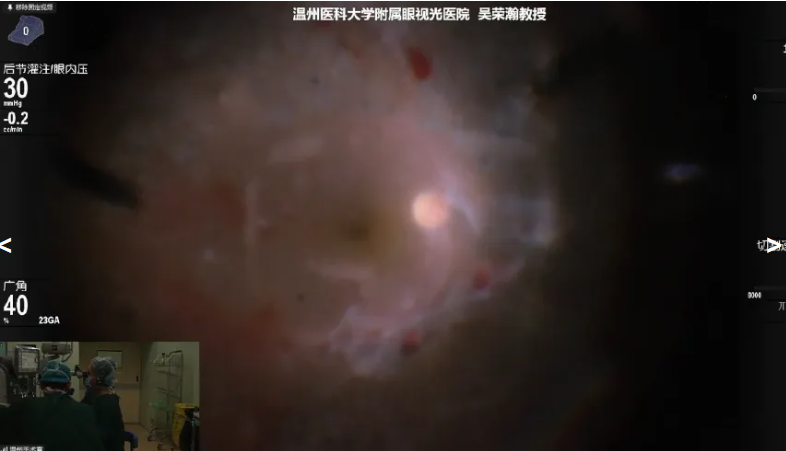
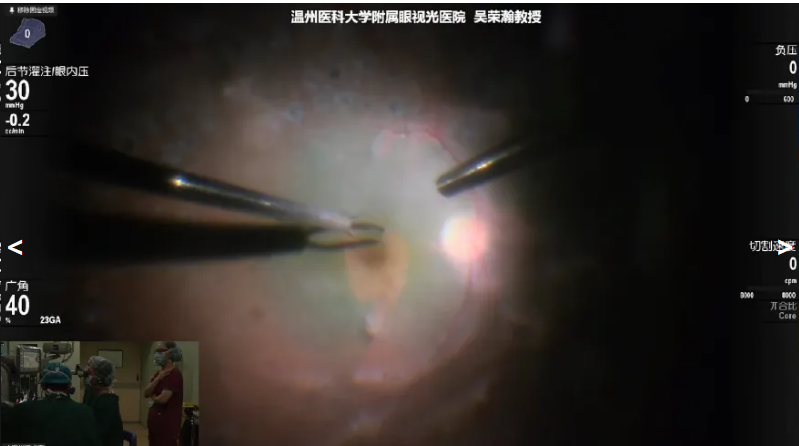
吴荣瀚教授展示的手术病例是一名50岁女性患者,因“右眼视物模糊1年余”就诊。既往有高血压、糖尿病病史。诊断为右眼玻璃体积血,右眼糖尿病性白内障,双眼糖尿病性视网膜病变(右眼增殖期,左眼术后)。术中使用20K双刃斜面玻切头可深入增殖膜下精细分离,通过玻切头切膜,可以精准切割减少视网膜血管损伤,降低视网膜脱离风险。行视网膜激光光凝、气液交换后填充C3F8气体。术后根据眼压情况补充消毒空气。


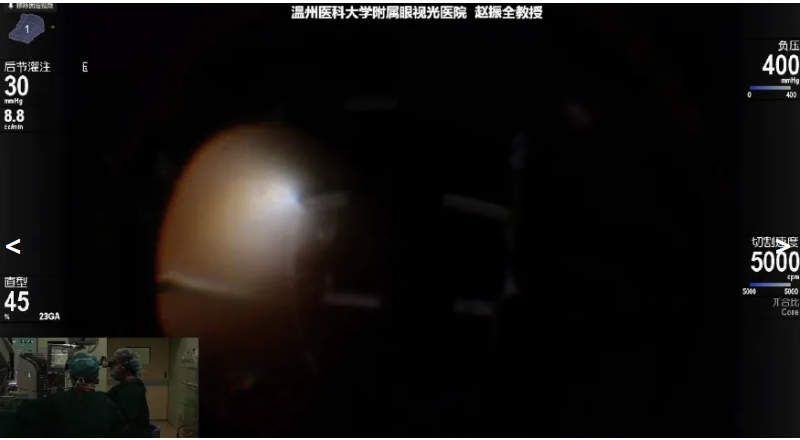
赵振全教授展示的手术病例是一名外伤患者,因“右眼被铁棍击伤后视力下降7小时”就诊。急诊行“右眼巩膜裂伤缝合术+右眼结膜裂伤缝合术+右眼巩膜探查术+右眼玻璃体腔注药术”,二期手术采用前后联合手术,先切除混浊晶状体,然后清除眼内新旧混合积血,同时通过顶压技术彻底切除周边玻璃体,尤其重点探查鼻下等外伤受累区域。针对术中发现的睫状体脱离、脉络膜损伤及视网膜下出血,通过冷凝处理损伤区域,最终选择C3F8气体填充以顶压视网膜、促进复位。

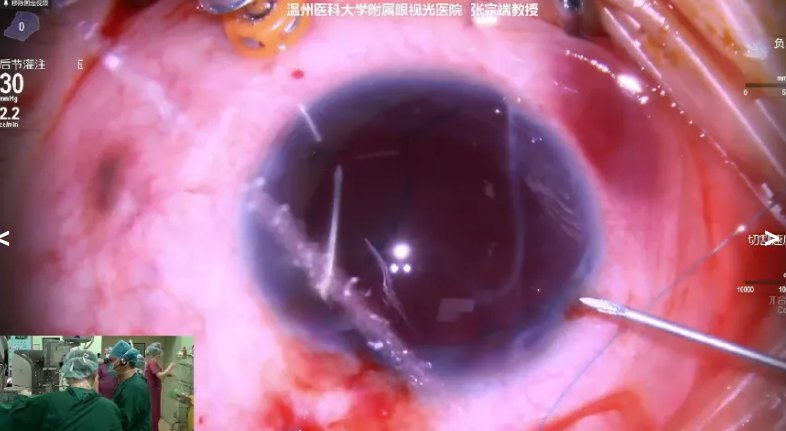

张宗端教授展示的手术病例是一名33岁女性患者,因“左眼被‘小孩手’击伤后视物模糊1月,加重7天”就诊。患者11年前因“左眼外伤性视网膜脱离”于外院行“左眼玻切网复手术”,10年前行“左眼人工晶体悬吊术”。本次手术拟行人工晶体复位悬吊术。术中先行平坦部灌注,做巩膜隧道,用器械将脱位IOL挑升后,采用三孔攀人工晶体与双臂缝线在 1 点、5 点、9 点位进行巩膜瓣下缝合固定;过程中清除少许晶状体皮质残留,用爱尔康广角照明检查眼底,最终仅留小块积血(无需额外处理)并关闭切口,未做三通道操作以减少风险。

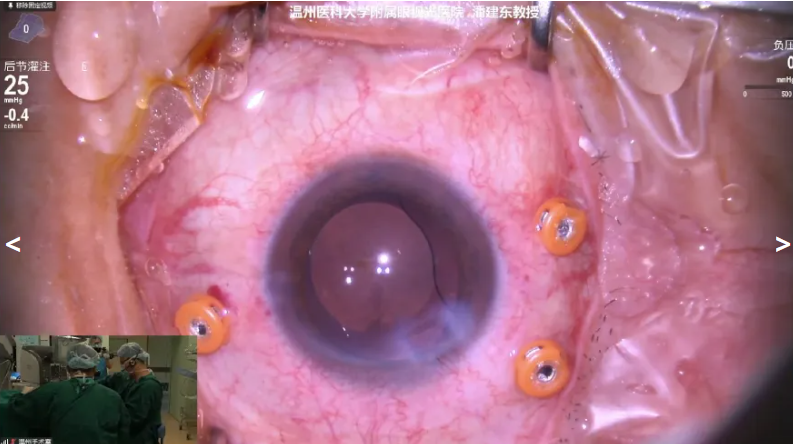

潘建东教授分享的手术病例是一名55岁男性,诊断为右眼孔源性视网膜脱离,拟行右眼前后联合手术。术中见视网膜上方12 点位存在2个撕裂孔,玻璃体活动度大且粘稠,与视网膜粘连紧密。手术中先开展白内障超声乳化,随后使用玻切头重点清理裂孔周围及周边玻璃体,重水的使用则针对性应对玻璃体粘连难题,为精准操作提供保障。
上海交通大学医学院附属新华医院


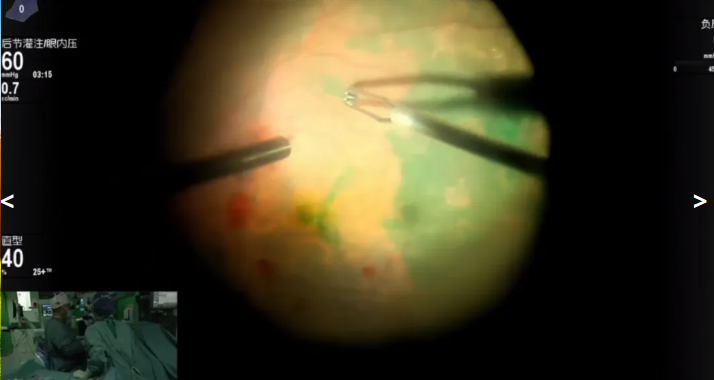
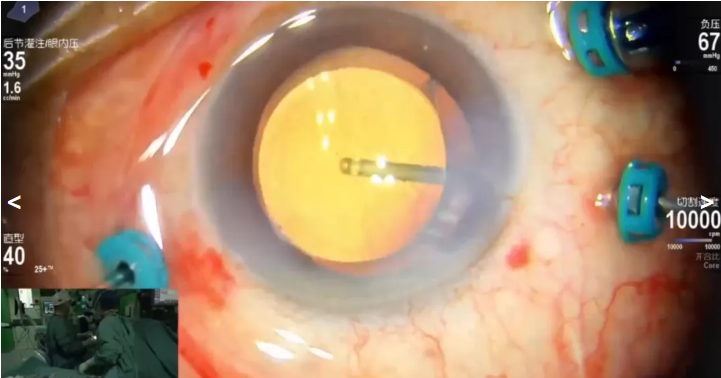
赵培泉教授展示的病例是一名83 岁男性,术前诊断:右眼板层黄斑裂孔,右眼老年性白内障,拟行右眼Phaco+IOL+ PPV手术治疗。手术在Constellation玻切超乳一体机下进行操作,术中实时眼压监测功能同步动态把控眼压,保证前后节压力稳定。在吲哚菁绿染色辅助下,赵教授熟练剥离黄斑前膜及内界膜,同时保留中心凹处内界膜,以防发生黄斑全层裂孔。

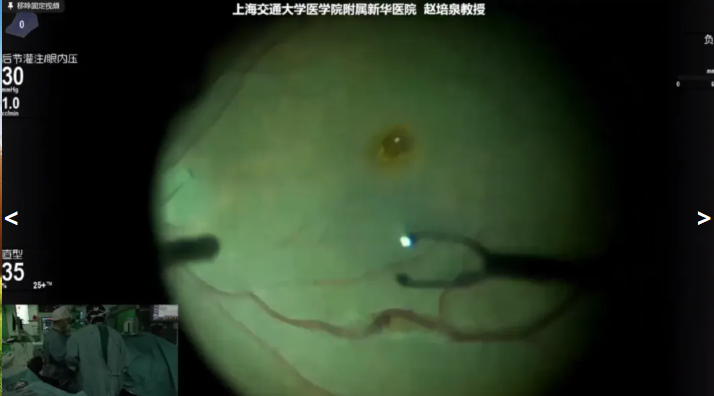

赵培泉教授展示的第二个病例是一名54岁女性,术前诊断:右眼黄斑裂孔,拟行右眼PPV手术治疗。赵教授采用自顶压方式切除周边玻璃体,双刃设计与双气路驱动系统相结合,确保切割口始终开放,维持液流稳定,减少对周围视网膜组织的牵拉。赵教授在重水辅助下采用游离内界膜瓣覆盖黄斑孔,并在内界膜瓣边缘上覆盖弥散型粘弹剂,防止术后内界膜瓣移位,气液交换吸除重水后填充C3F8。



赵培泉教授展示的第三个病例是一名5岁男性,术前诊断:右眼Coats病,拟行右眼二切口激光+抗VEGF治疗。赵教授采用25G二切口,使用带照明光纤进行视网膜激光光凝封闭周边异常视网膜扩张血管和无灌注区。随后进行玻璃体腔注射抗VEGF药物。

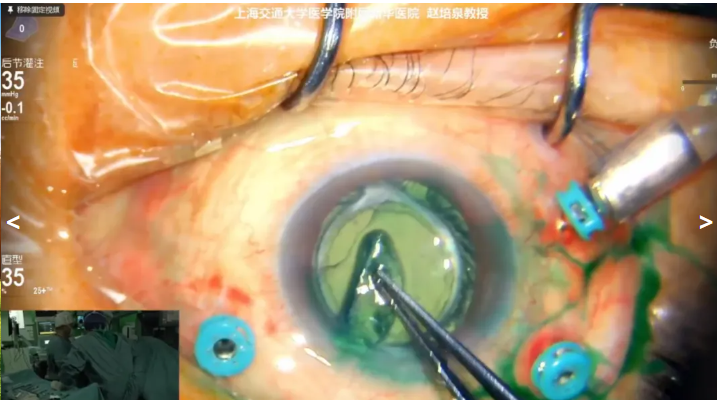
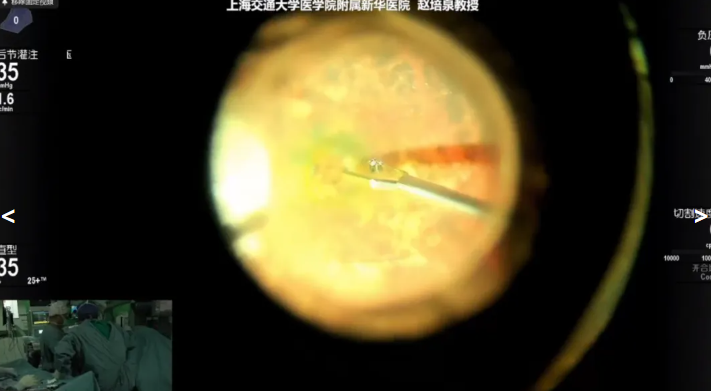
赵培泉教授展示的第四个病例是一名63岁女性,术前诊断:右眼复发性黄斑裂孔,右眼人工晶状体眼,拟行右眼PPV+同源异体晶状体前囊膜填塞手术治疗。赵教授进行玻璃体切除后剥离残留内界膜,后将晶状体前囊膜进行修剪,随后使用膜刮刀将晶体囊膜填塞到黄斑裂孔,保证囊膜边缘被孔缘视网膜覆盖,气液交换后结束手术。


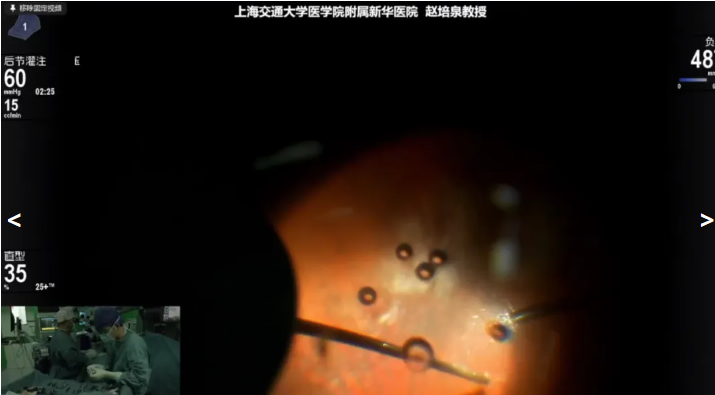
赵培泉教授展示的第五个病例是一名6岁男性,术前诊断:右眼Coats病,右眼视网膜囊肿,2023年10月行右眼二切口激光+眼内注药治疗,现拟行右眼视网膜囊肿巩膜外放液+激光。赵教授同样建立25G二切口,巩膜外定位视网膜囊肿位置进行巩膜外放液,并补充视网膜激光光凝封闭周边异常视网膜扩张血管。



赵培泉教授展示的第六个病例是一名51岁女性,术前诊断:左眼老年性白内障、板层黄斑裂孔、近视相关视网膜劈裂,拟行左眼Phaco+IOL+ PPV+C3F8手术治疗。赵教授先建立玻切3通道,再进行白内障超声乳化,清除眼内玻璃体后使用膜刮刀清除黄斑区玻璃体后皮质,吲哚菁绿染色后进行保留中心凹的内界膜剥离,翻转并覆盖于黄斑裂孔,在重水下展平调整内界膜瓣位置,内界膜瓣边缘上覆盖弥散型粘弹剂,处理周边异常网膜,置入IOL后气液交换吸除重水后填充C3F8。
江苏省人民医院


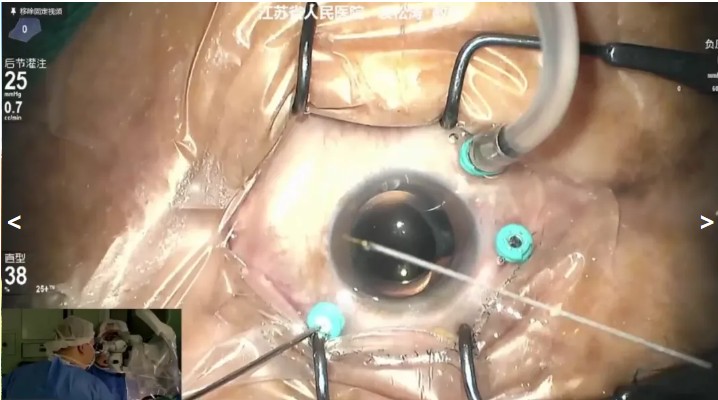
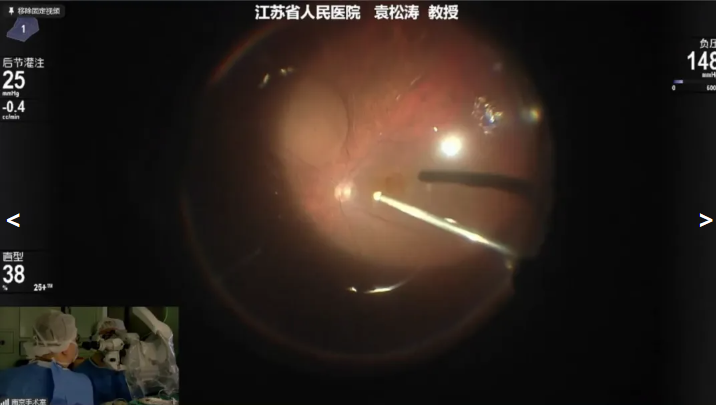
袁松涛教授展示的病例是一名 nAMD 患者,因“右眼视力渐进性无痛性下降”就诊,拟行右眼25G PPV+视网膜下RRG001细胞液注射。袁教授借助 20K 双刃斜面玻切头快速清除玻璃体,并详细检查周围视网膜并处理视网膜变性区。最后在眼内压保持25mmHg的情况下,使用41G可伸缩针头在视网膜血管弓外鼻下方正常视网膜下缓慢注射约100ul RRG001,气液交换后顺利完成手术。

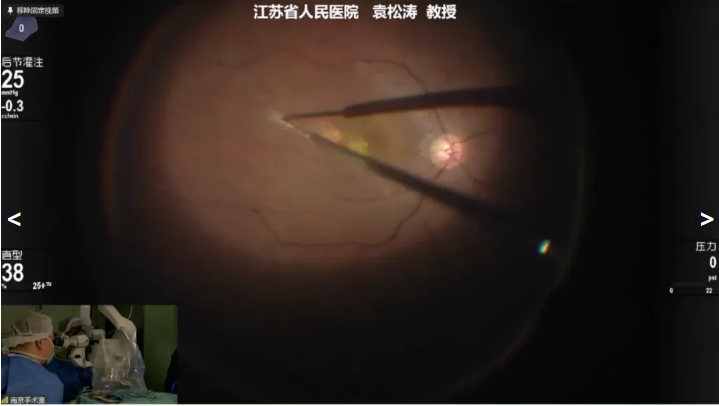
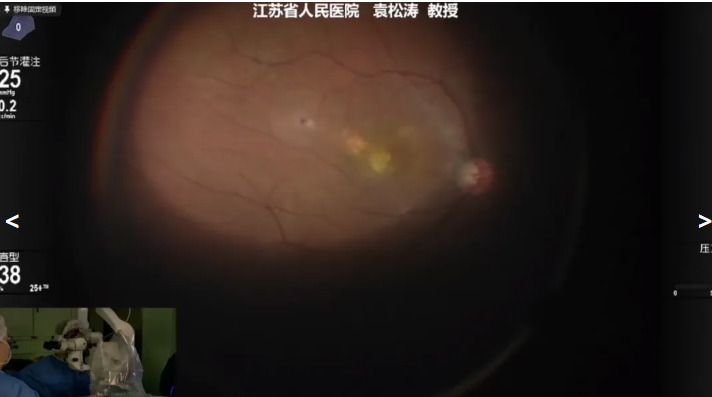
袁松涛教授展示的第二个病例是一名 晚期nAMD 患者,因“左眼视力渐进性无痛性下降”就诊,拟行左眼25G PPV+视网膜下hi-PSCs源性RPE细胞移植。同样使用41G可伸缩针头在视网膜血管弓外黄斑颞侧正常视网膜下缓慢注射RPE细胞,气液交换后结束手术。

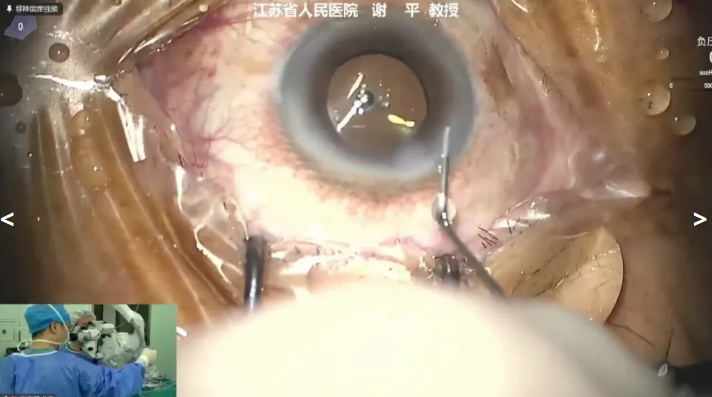
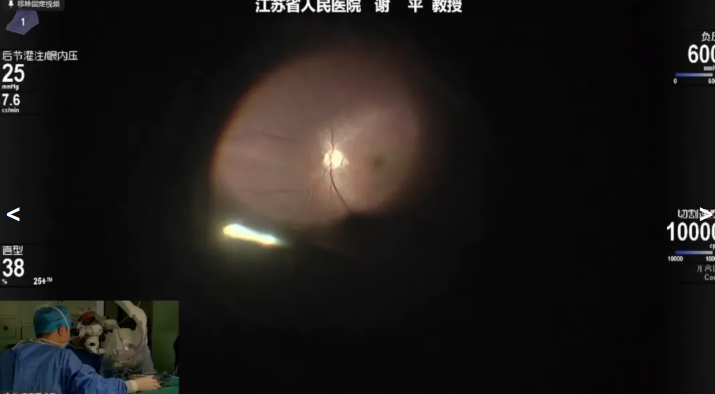
谢平教授展示的病例是一例62岁黄斑裂孔患者,因“右眼视力下降伴视物变形1月”就诊,术前诊断:右眼黄斑裂孔、右眼白内障,拟行右眼Phaco+IOL+25G PPV+内界膜剥除术。谢教授先进行白内障超声乳化和IOL植入,随后建立玻切三通路,随后使用20K 双刃斜面玻切头进行TA染色下PVD清除玻璃体,在吲哚菁绿辅助下剥除血管弓区内界膜。

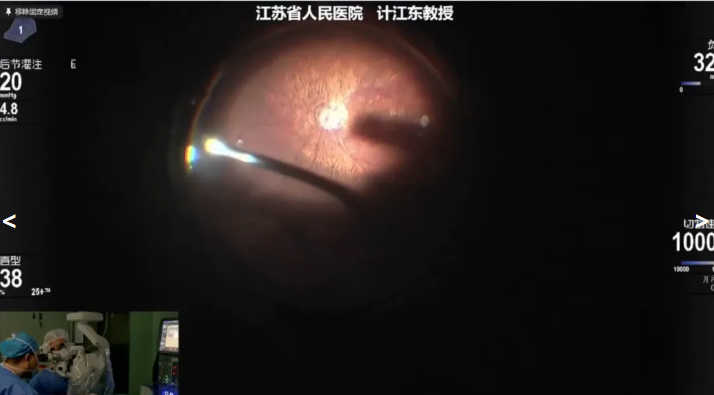
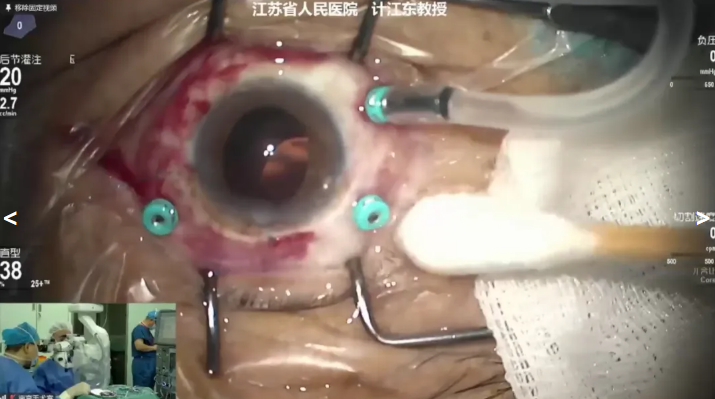
计江东教授展示的病例是一例73岁IOL脱位患者,因“右眼视物不清5年”就诊,患者20年前在当地医院行白内障手术治疗,术中放弃IOL植入,术后半月在当地上级医院植入IOL,当时术后视力尚可。10年前出现右眼视物重影,5年前视力明显下降,未予特殊处理。术前诊断:右眼人工晶状体脱位,拟行25g PPV+脱位IOL悬吊或25g PPV+脱位IOL取出+IOL悬吊。计教授先进行玻璃体切除,术中发现IOL脱位至黄斑区,将IOL复位到前房后清除周边残余玻璃体,使用聚丙烯缝线将IOL进行悬吊固定,并采用2-1-1结将缝线埋到巩膜层间。手术结束前详细检查并处理周边网膜情况。

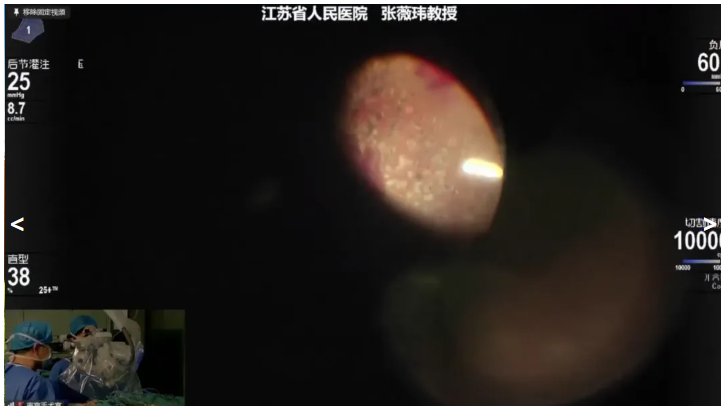
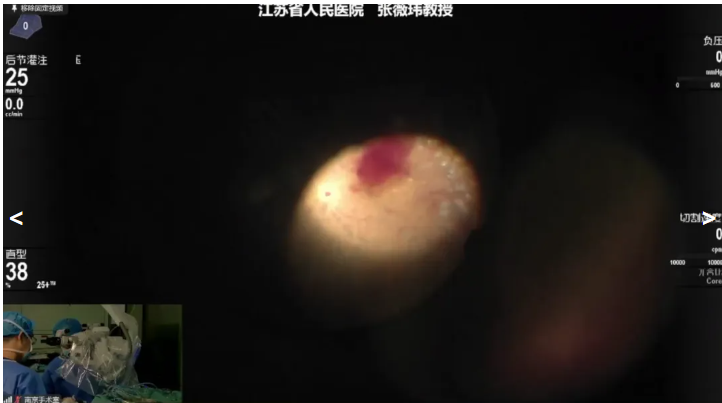
张薇玮教授一例 PDR 病例,术前诊断:右眼增殖性糖尿病视网膜病变、黄斑前膜。拟行右眼PPV+眼内光凝手术治疗。术中,张教授在TA和吲哚菁绿辅助下使用20K 双刃斜面玻切头清除玻璃体和黄斑前膜,并补充视网膜激光光凝,顺利完成手术。

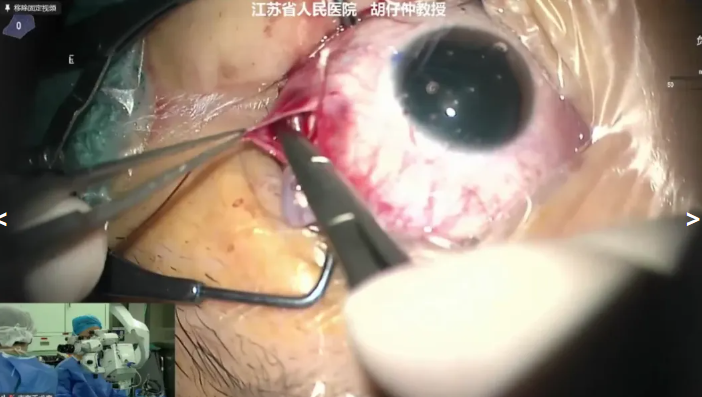

胡仔仲教授展示的病例是一例24岁孔源性视网膜脱离患者,因“左眼视物遮挡感半年余”就诊,术前诊断:左眼孔源性视网膜脱离,拟行左眼视网膜脱离球囊顶压术。胡教授定位视网膜裂孔并将折叠好的球囊植入到视网膜脱离处的眼球外壁,向球囊内注入生理盐水,使球囊膨胀,间接眼底镜下确认顶压裂孔,术中于裂孔周围补充激光光凝治疗。
山东省眼科医院


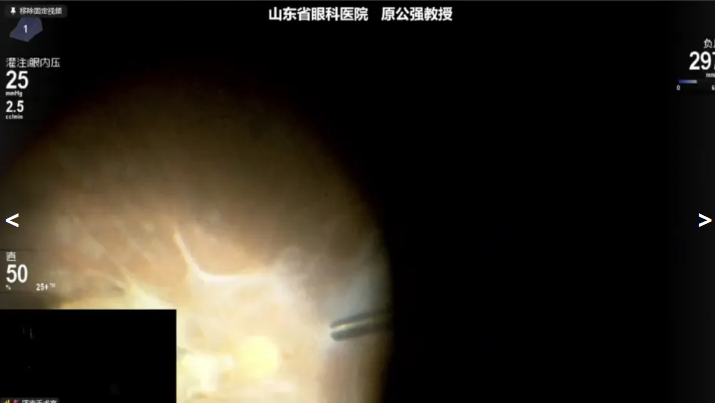
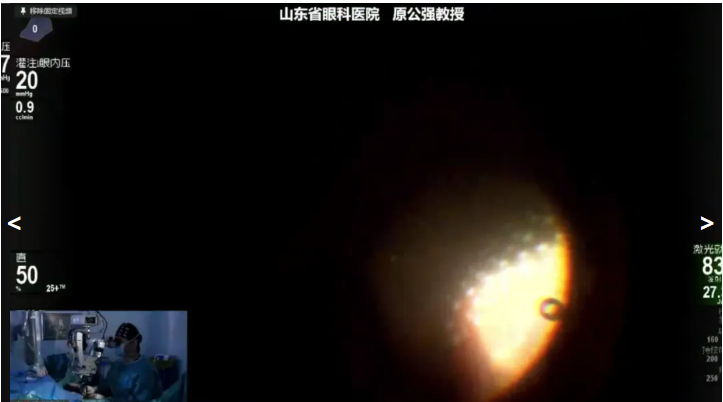
原公强教授展示的病例是一例 PDR 病例,因“双眼视物模糊3年,加重1年”就诊,诊断:左眼玻璃体积血,双眼增殖性糖尿病视网膜病变,左眼牵拉性视网膜脱离,双眼糖尿病性白内障,2型糖尿病,术前1周已行左眼抗 VEGF 治疗。拟行左眼Phaco+IOL+ PPV+眼内探查手术治疗。术中,原教授借助 20K 双刃斜面玻切头安全、快速清除玻璃体积血,同时斜面设计使玻切头能够更加贴近视网膜表面,轻松伸入增殖膜与视网膜之间的腔隙,精准剥离,减少了对视网膜剪、镊等辅助器械的依赖,术中未造成医源性裂孔,并在带导光的激光光纤下完成PRP,顺利完成手术,提高了手术效率。

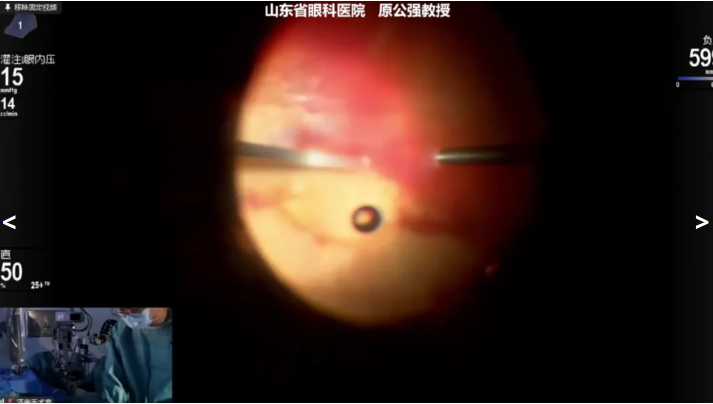
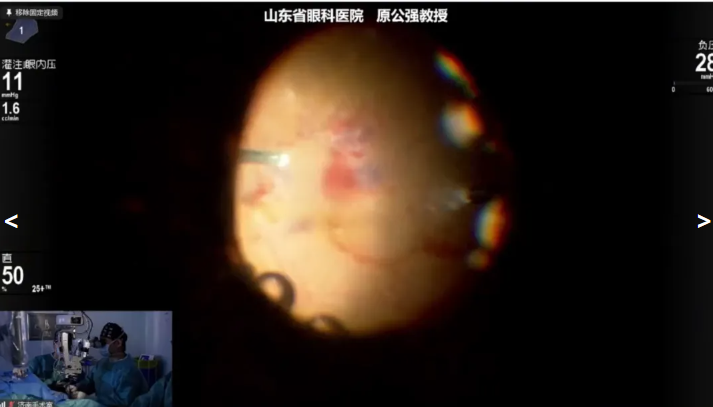
原公强教授展示的第二例病例是 50岁PDR 患者,因“左眼视物模糊半年”就诊,诊断:左眼玻璃体积血,左眼视网膜脱离,双眼增殖性糖尿病视网膜病变,左眼糖尿病性白内障,双眼糖尿病性黄斑水肿,2型糖尿病,术前1周行左眼抗 VEGF 治疗。拟行左眼Phaco+IOL+ PPV+眼内探查手术治疗。术中使用Constellation 玻切超乳一体机并20K 双刃斜面玻切头,原教授顺利完成白内障手术后快速清除玻璃体积血及周边玻璃体,解除玻璃体和增殖膜之间的牵拉,直接使用斜面玻切头钝性剥离增殖膜,术中未使用视网膜剪、镊等辅助器械,减少了器械反复进出眼内,提高了手术效率。

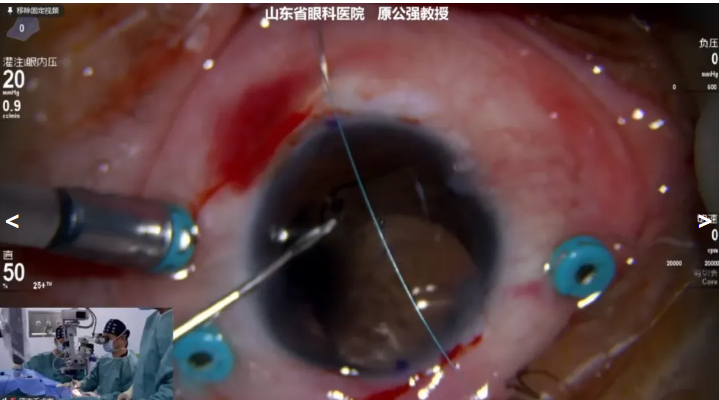

原公强教授展示的第三例病例是 60岁人工晶状体脱位患者,因“左眼视物模糊5天”就诊,诊断:左眼人工晶状体脱位,左眼人工晶状体眼。拟行左眼玻璃体切除 +人工晶体悬吊术+眼内探查术。术前进行角膜标记IOL悬吊位置。原教授清除前段玻璃体后将脱位IOL复位至前房,随后使用9-0带针悬吊线利用板状三焦点IOL的孔进行居中悬吊固定,并将缝线进行巩膜间穿行。

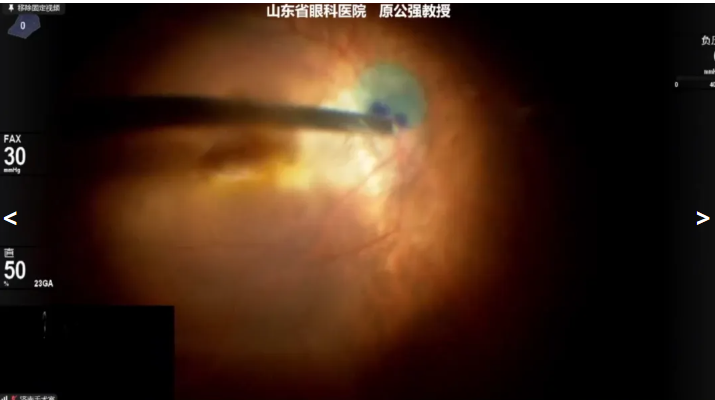
原公强教授展示的第四例病例是71岁硅油眼患者,因“左眼视物模糊半年”就诊,诊断:右眼黄斑裂孔性视网膜脱离,玻璃体切除术后硅油填充眼,并发性白内障,拟行右眼硅油取出+白内障超声乳化摘除+人工晶状体植入+眼内探查+羊膜覆盖术。原教授先进行硅油取出,再完成白内障手术植入IOL。详细检查周边视网膜,清除残余玻璃体,使用环转裁剪合适大小羊膜并进行标记正反面和吲哚菁绿染色,置入眼内气液交换后调整羊膜位置覆盖于黄斑裂孔,清除眼内液体干净后行C3F8填充。

原公强教授展示的第五例病例是一例人工晶状体脱位、角膜失代偿患者,原教授先进行玻璃体切除,将脱位四襻IOL拖入前房,定位悬吊位置,使用双针9-0聚丙烯缝线将IOL进行晾衣绳样悬吊固定,并将缝线进行巩膜间穿行。该患者后期进行角膜内皮移植。

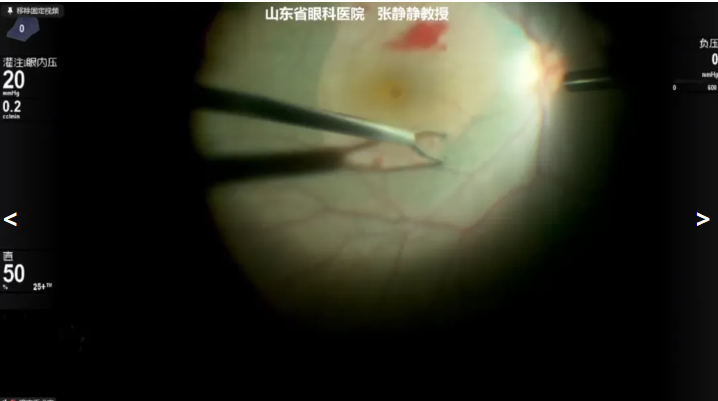
静教授展示的病例是一例54岁特发性黄斑裂孔患者,因“右眼视力下降1月”就诊,术前诊断:右眼特发性黄斑裂孔、双眼老年性白内障、双眼解剖学窄房角,拟行右眼Phaco+IOL+25G PPV+内界膜剥除术。张教授先进行白内障超声乳化,随后使用20K 双刃斜面玻切头安全、高效进行TA染色下PVD清除玻璃体,在吲哚菁绿辅助下剥除血管弓区内界膜,植入IOL后气液交换玻璃体腔填充C3F8。
小结
在这两场直播中,6 家顶尖眼科机构的专家们各显神通,每一台手术都是对高难度挑战的成功跨越。配合着爱尔康 Constellation 玻切机、Centurion 白内障超声乳化仪等先进设备,以及 20K 双刃斜面玻切头的高效应用,专家们在毫厘之间施展精湛医术,在高清镜头下将每一个精准操作细节毫无保留地呈现。这些精彩瞬间,不仅是对眼科医疗技术的生动展示,更是激励着全国眼科同仁不断探索、追求卓越的强大动力,为眼底病诊疗领域的发展注入了源源不断的活力。展望未来,我们满怀期待。随着科技的飞速发展,相信会有更多创新成果涌现,为眼科手术提供更强大的支持。
审批号:CN-CON-2500138
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
2 comments



 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.