编者按:晶状体病是儿童盲与低视力的主要原因,其中严重的晶状体混浊和形态异常如全白内障、永存原始玻璃体增生症(PFV)等需要手术治疗 。由于婴儿期是眼球生长发育的关键时期 ,晶状体发育异常导致外界光线不能正常进入眼内刺激视网膜的发育,导致形觉剥夺性弱视从而损害视功能,因此早期诊断和及时治疗至关重要。在CCOS2020会议上,北京大学人民医院眼科鲍永珍教授为大家剖析了婴儿期白内障手术的精微奥妙,分享了团队在此方面的随访研究。

早期诊断和及时手术治疗是婴儿期白内障恢复视功能的重要前提
鲍教授指出,国际上公认的先天性白内障手术时机为单眼患儿6周龄, 双眼10周龄。PFV伴晶状体血管膜者,建议为三个月以内。手术适应证为严重的晶状体混浊(中央区大于3mm的致密混浊、全白内障、核性/后极白内障等)且患儿的全身情况允许手术。对于绕核性白内障,治疗方案需要慎重考虑。
婴幼儿白内障的手术方式与手术技巧
婴儿期白内障手术方式有其特点,必须秉承微创理念。目前多采用白内障摘除+PCCC+前部玻璃体切割的微创联合手术方式。对于单眼大于 6个月、双眼大于一岁的患儿,可以依据有无眼部合并症、术后随访依从性、RGP配戴的可能性等因素综合决定是否联合一期人工晶状体。一期白内障手术的目的除了解决视轴区光线遮挡的问题之外,还应为二期人工晶状体囊袋内植入创造条件, 应当尽可能保留前后囊视轴区外的完整囊袋(面包圈),使前囊连续环形撕囊口大于后囊撕囊口,减轻术后囊袋机化。
鲍教授分享了婴儿期白内障手术中切口制作的小技巧,她指出,低龄患儿包括婴儿期白内障手术应当避免透明角膜切口,以减轻角膜生物力学改变,避免角膜瘢痕形成。1mm以内的巩膜隧道切口 可以最大程度降低术源性角膜散光。同时,婴儿期眼球壁薄而软,切口的自闭性差,如果切口大于1mm或手术结束时不能水密切口恢复眼压则应当缝合切口,保证眼球密闭性。
积极预防并发症,保障更好的术后效果
婴儿期白内障手术的并发症比成人复杂,最常见的手术相关并发症主要包括炎症反应重导致瞳孔变形、虹膜粘连,以及视轴区混浊,继发青光眼和感染等。其中,术后继发青光眼可表现为开角型青光眼,发生机制主要跟炎症导致小梁网滤过功能下降,也可表现为闭角型青光眼,与瞳孔阻滞及广泛的虹膜周边前粘连相关。因此在术后早期随访中,应当局部应用糖皮质激素、非甾体抗炎药物等,积极控制炎症,并使用快速散瞳剂活动瞳孔,以避免炎症反应加重和瞳孔粘连。此外还需要根据患儿的月龄定期复查,验光并进行屈光矫正和弱视治疗。
团队研究、五年随访,权威呈现婴儿期白内障手术的远期疗效
鲍教授分享了团队在婴儿期白内障术后的五年随访成果,研究共纳入了40例80只眼手术,平均随访5.46±1.35年。末次随访时,全部患眼的单眼BCVA均≥0.1,其中65%单眼BCVA≥0.3,77.5%患眼双眼BCVA>0.3。而且,随访的时间越长,视力越好。
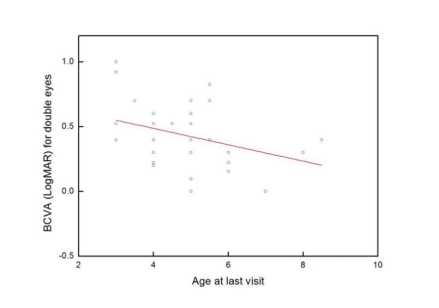
随访时间与双眼末次随访视力的关系
鲍教授团队进一步分析了早产儿与足月儿五年随访结果的差异,发现在末次随访中,足月儿组的单眼BCVA优于早产儿组,且具有统计学差异,但双眼BCVA无显著差异。
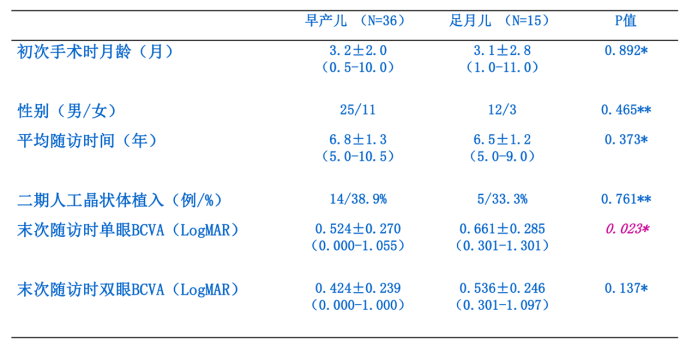
早产儿与足月儿婴儿期白内障术后五年随访结果
综上,鲍教授总结了婴儿期白内障手术微创理念:
首先,更小的手术切口和手术范围、更少的切口数量和组织创伤是降低手术相关并发症风险的重要保证。
其次,晶状体切除术中应当尽可能保留足够的囊袋,为II期囊袋内人工晶状体植入创造条件。
最后,良好的远期效果依赖于婴儿期白内障的系统治疗,包括及时的屈光矫正、弱视训练、并发症及合并症诊治等。
因此医生应当高度重视与患儿家长的充分沟通教育,以提高诊疗和随访依从性。
2 comments

 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.