编者按:高度近视作为我国不可逆性致盲眼病的主要原因之一,其常见并发症如视网膜脱离、青光眼、黄斑变性等已被广泛研究与讨论。然而,高度近视与斜视的关系却较少受到关注。在第十九届中国医师协会眼科医师分会年会(COA 2025)上,首都医科大学附属北京同仁医院付晶教授以"高度近视伴内斜视"为题,将理论与病例相结合,生动阐述了高度近视与内斜视的关系,为与会者带来了兼具学术深度与实践指导价值的精彩内容。

高度近视(近视度数≥600度)已成为我国不可逆性致盲眼病的主要原因之一,2022年我国儿童青少年总体近视率达51.9%,其中近10%为高度近视。高度近视的危害主要体现在眼轴过度延长导致眼球结构改变,引发一系列严重并发症。除了为人所熟知的视网膜脱离、黄斑病变、青光眼、白内障等致盲性眼病之外,部分患者还有可能出现进行性加重的内斜视。在临床上遇到高度近视伴随内斜视的患者时,大同小异的临床表现下,可能是哪些大相径庭的诊断呢?
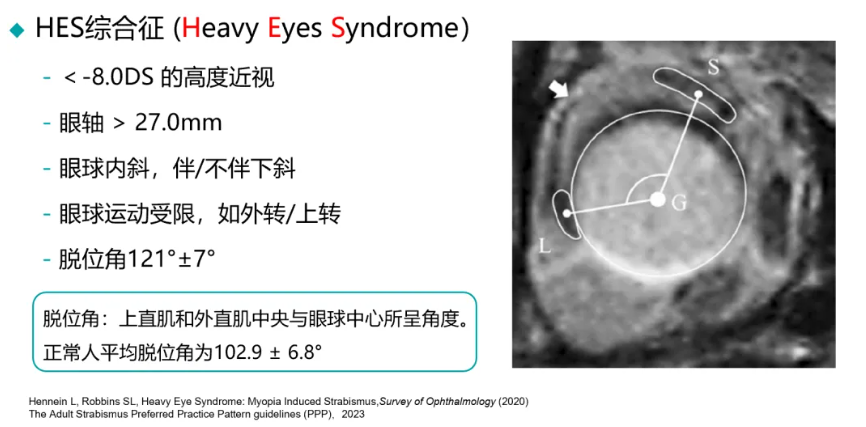
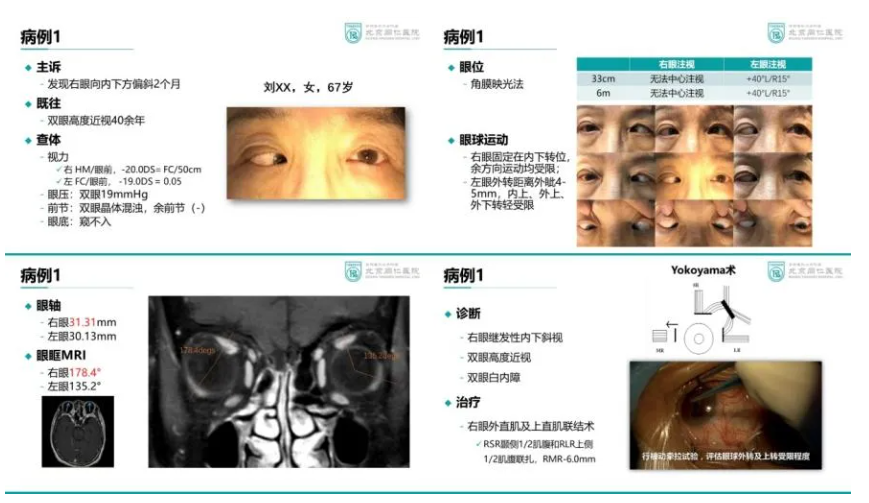
高度近视继发固定性内下斜视
高度近视继发固定性内下斜视是一种特殊类型的限制性斜视,主要发生在眼轴长度超过27mm的高度近视患者中。由于眼轴增长,突破颞上方最薄弱区,pulley悬带组织破裂,外直肌与上直肌稳定性受到破坏,出现外直肌向下移位,上直肌向鼻侧移位,导致肌肉圆锥在颞上象限出现较大的“薄弱空间”,进而扩张的眼球后部由肌肉圆锥的颞上象限“疝出”。上直肌内移位后上转减少,外直肌下移后外转减少;同时,眼球脱出后,其后部在狭窄的眶尖部向鼻侧和下方运动时受到眶骨壁的机械性限制。在这些机制作用下,患者会出现逐渐进展的内斜视、下斜视,外转上转运动功能受限。
临床表现为进行性加重的内斜视和下斜视,患者出现复视、视物重影等症状,严重影响外观和视功能。影像学检查可见脱位角(眼外肌磁共振扫描冠状位上外直肌-眼球中心-上直肌夹角)增大,眼球后极部向颞上方脱出。治疗主要采用改良Yokoyama手术,通过上直肌和外直肌联结联合内直肌后徙术,可有效矫正眼位并改善眼球运动功能。
病例分享1
高度近视与麻痹性内斜视
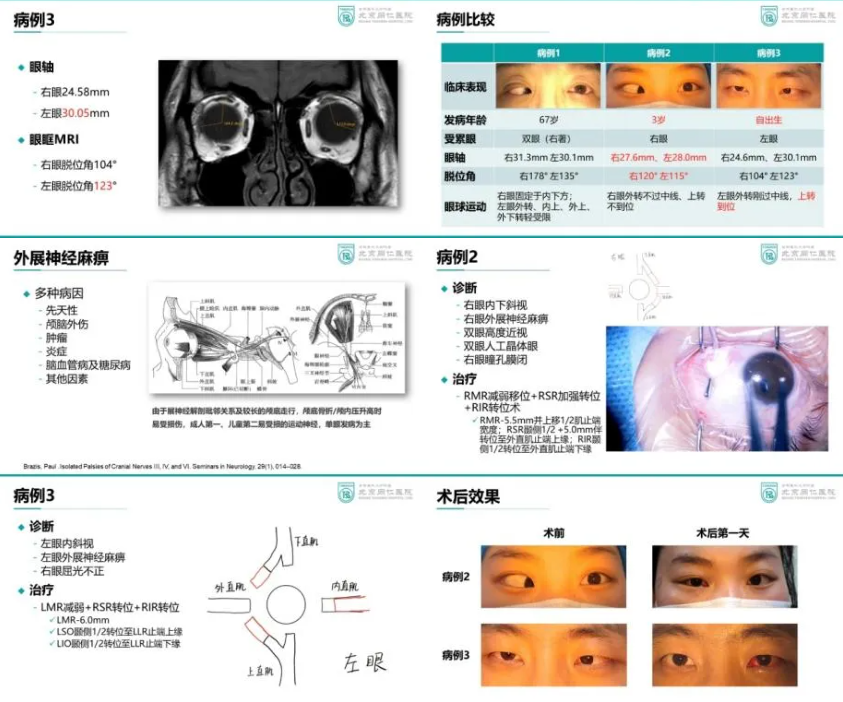
外展神经麻痹是由于外展神经损伤引起的眼部病症。临床表现为患侧眼球内斜视、外转运动受限或完全不能外转,麻痹眼注视时偏斜角度增大。
获得性外展神经麻痹是成人眼部运动神经损伤中最常见的类型。常见病因包括颅脑外伤、高血压、糖尿病、动脉粥样硬化等引起的血管压迫或神经损伤,此外颅内肿瘤、感染、炎症等因素也可导致外展神经麻痹。由于外展神经在脑底行程较长,颅内压增高时易受损,出现两侧外展神经轻度麻痹。由于该病斜视发生在双眼视觉功能建立以后,因此“复视”往往是患者最重要的主诉,严重影响生活质量。
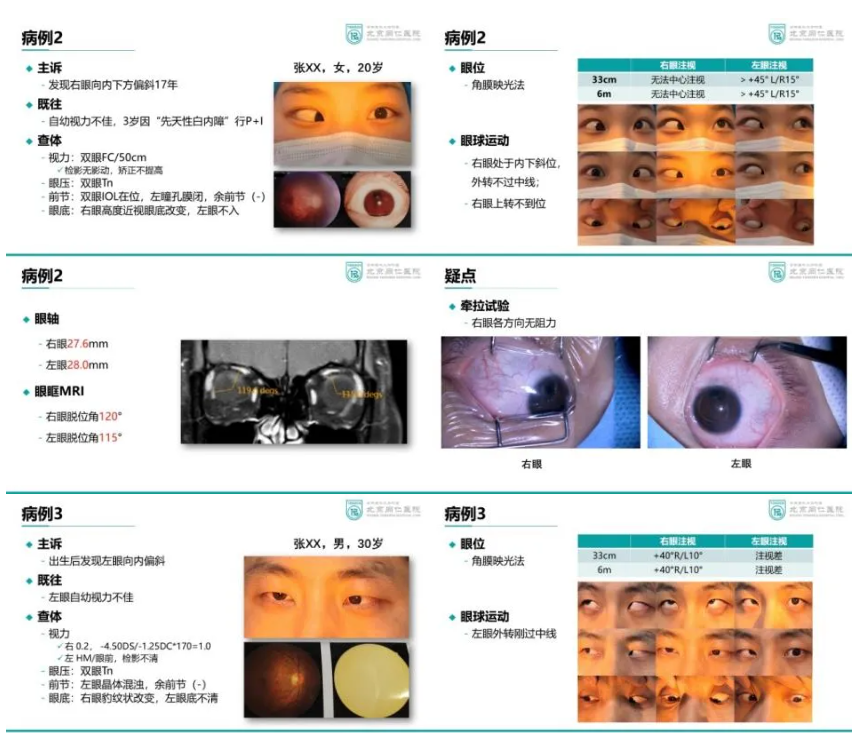
而先天性外展神经麻痹病因包括遗传因素、胚胎发育异常、产伤、感染等,部分患者存在家族遗传倾向。患者因双眼视觉功能发育不完善,无复视主诉,而单眼斜视可能带来弱视、高度近视等并发症。因此,外展神经麻痹有时需与高度近视继发内下斜视相鉴别。
先天性外展神经麻痹患者发病于婴幼儿时期,而高度近视继发内下斜视多出现在老年患者。通过眼外肌磁共振扫描可发现先天性外展神经麻痹患者脱位角一般无显著改变。外展神经麻痹患者被动牵拉实验无明显阻力,而高度近视继发内下斜视被动牵拉可有明显限制。因此,被动牵拉实验是区分二者最重要的手段。
案例分享2和3
高度近视与非调节性共同性内斜视
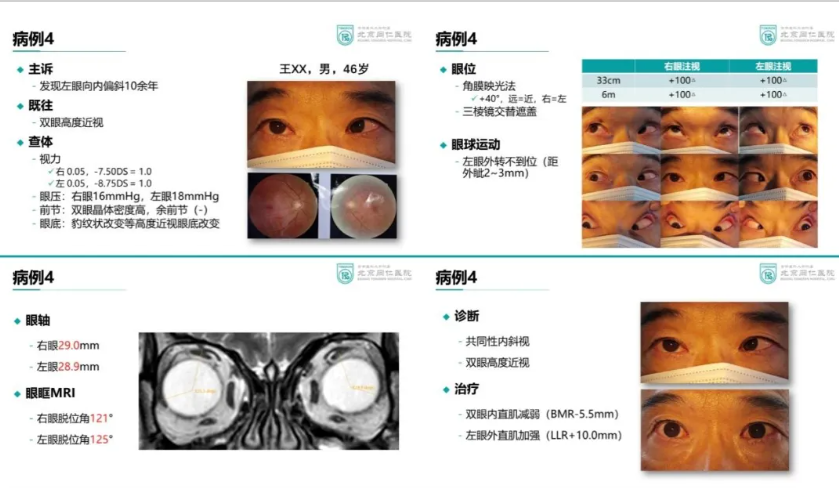
共同性内斜视是双眼视轴分离的眼科疾病,表现为各注视方向偏斜度相等,眼外肌及其神经支配无器质性病变。该病病因尚不完全明确,可能与遗传因素、神经肌肉发育异常、屈光不正等因素有关。临床表现主要为双眼内斜视,眼球运动功能正常。该病主要依靠于手术治疗。当高度近视与共同性内斜视同时存在时,需关注患者眼球运动功能,结合眼轴、脱位角多方面进行考量。
病例分享4-共同性内斜视
高度近视与急性共同性内斜视
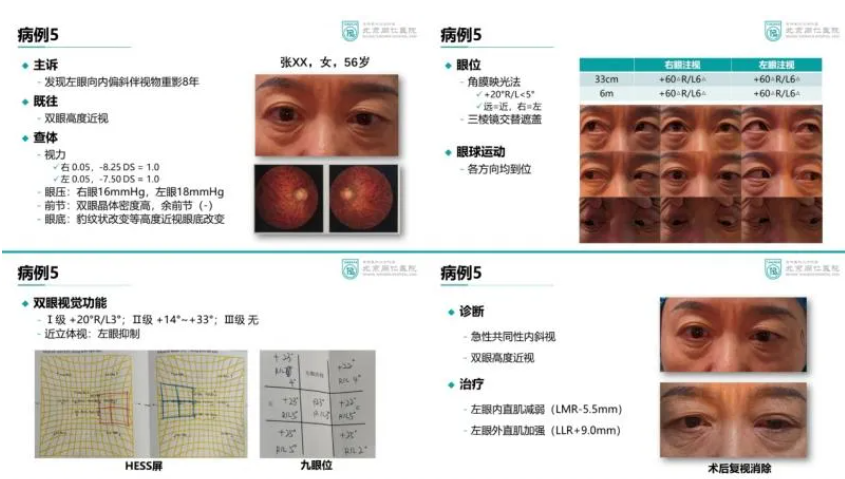
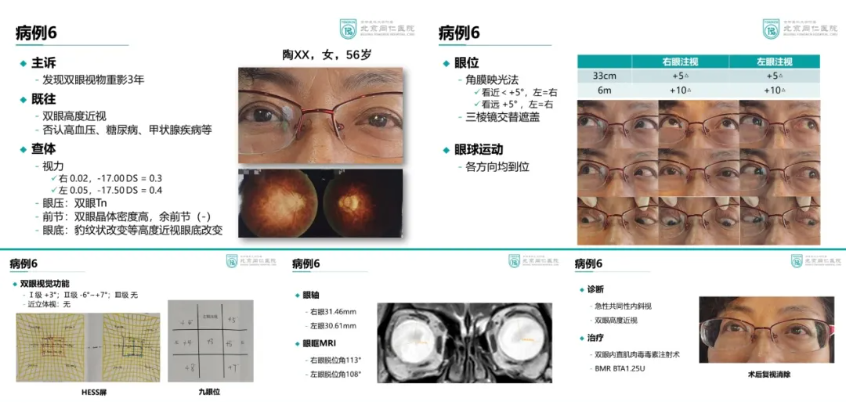
急性共同性内斜视是一种突发性双眼向内偏斜的眼部疾病,该病多见于年龄较大的儿童及成人。近年来随着电子产品的普遍使用,其发病率呈逐年上升趋势。患者主要表现为突发性双眼向内偏斜,伴有水平同侧复视(看东西重影);眼球运动各方向均好,无眼外肌麻痹体征。复视为该病最重要的特征,尽管有时患者斜视角度很小,但小角度斜视亦可引起明显复视,严重影响患者的日常生活。对于内斜度数较大、保守治疗无效的患者,待症状稳定后(一般6个月以上)可采取手术治疗。手术方式包括双眼内直肌后徙术、单眼内直肌后徙加外直肌缩短术等。近年来,眼外肌肉毒素注射治疗也成为新的选择,具有侵入性小、可重复性、治疗及时性的优点,在小角度内斜视患者中取得良好的治疗效果。
病例分享5
病例分享6
小结
高度近视伴内斜视的诊断与治疗需要综合多方面因素进行全面评估。首先,详尽采集病史至关重要,包括发病年龄、病程进展、家族史等关键信息,这有助于判断疾病类型。通过眼球运动功能检查,可以辅助区分共同性斜视与非共同性斜视,为后续诊断和治疗提供重要依据。被动牵拉试验是鉴别限制性因素与麻痹性因素的核心手段。该检查在表面麻醉或全身麻醉下进行,通过牵拉眼球观察是否存在机械性阻力,能够明确区分眼外肌麻痹与眼球脱位嵌顿等机械性限制因素,为手术方案的设计提供关键参考。此外,全面的屈光检查、眼轴长度测量及脱位角评估是诊断高度近视继发内下斜视的重要辅助手段。但需要特别强调的是,诊断时应注重与对侧眼的对比分析,避免单一指标判断,确保诊断的准确性。
参考文献
1. Brazis P. Isolated Palsies of Cranial Nerves III, IV, and VI. Seminars in Neurology 2009;29(01):014-028.
2. Dagi LR, Velez FG, Archer SM, et al. Adult Strabismus Preferred Practice Pattern®. Ophthalmology 2020;127(1):P182-P298.
3. Nakao Y and Kimura T. Prevalence and anatomic mechanism of highly myopic strabismus among Japanese with severe myopia. Japanese Journal of Ophthalmology 2014;58(2):218-224.
4. Yu CW and Micieli JA. Heavy Eye Syndrome Mimicking Abducens Nerve Palsies. Canadian Journal of Neurological Sciences / Journal Canadien des Sciences Neurologiques 2020;47(5):683-684.
5. Roda M, di Geronimo N, Valsecchi N, et al. Epidemiology, clinical features, and surgical outcomes of acute acquired concomitant esotropia associated with myopia. PLoS One 2023;18(5):e0280968.
6. Neena R, Remya S, and Anantharaman G. Acute acquired comitant esotropia precipitated by excessive near work during the COVID-19-induced home confinement. Indian J Ophthalmol 2022;70(4):1359-1364.
7. Meng Y, Hu X, Huang X, et al. Clinical characteristics and aetiology of acute acquired comitant esotropia. Clin Exp Optom 2022;105(3):293-297.
8. Lekskul A, Chotkajornkiat N, Wuthisiri W, and Tangtammaruk P. Acute Acquired Comitant Esotropia: Etiology, Clinical Course, and Management. Clin Ophthalmol 2021;15:1567-1572.
9. Cai C, Dai H, and Shen Y. Clinical characteristics and surgical outcomes of acute acquired Comitant Esotropia. BMC Ophthalmol 2019;19(1):173.
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
2 comments


 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.