编者按:Miller-Fisher综合征(MFS)作为格林-巴利综合征的罕见变异型,以其独特的“眼外肌麻痹-共济失调-腱反射消失”三联征,成为神经免疫学研究的经典案例。然而,其临床表现常与重症肌无力、甲状腺相关眼病、缺血性神经病变等疾病重叠,加之先天性结构异常的共存,进一步增加了诊断难度。郑州市第二人民医院张曙光教授、王慧芳医师一例复杂病例出发,结合文献回顾,探讨MFS的鉴别诊断策略及治疗反应评估。
专家简介

张曙光
郑州市第二人民医院
郑州市第二人民医院(郑州市眼科医院 )神经眼科葡萄膜炎病区主任 副主任医师
中国研究型医院学会神经眼科专业委员会常委
中国研究型医院学会神经眼科专业委员会青委会副主任委员
河南省医学会眼科学分会青委会委员
河南省康复医学会视觉与眼病康复分会委员
河南省预防医学会公共卫生眼科学专业委员会委员
郑州市眼科学会委员
研究领域:葡萄膜炎,眼底病,神经眼科
病例回看——抽丝剥茧,复杂病情下的诊断之旅
患者69岁,男性,因“双眼视物重影20余天”于2025年2月20日来郑州市第二人民医院就诊。患者自诉于2025年1月30日晨起时无明显诱因出现双眼视物重影,伴头晕、行走不稳,不伴恶心、呕吐及视力下降等症状,曾就诊于该院眼科门诊,以“右眼第三动眼神经麻痹”收入院,完善相关检查及检验,给以“三维B片”、“银杏叶片”、“复方樟柳碱注射液”颞浅动脉旁注射及高压氧治疗,患者自觉症状无改善,后就诊于神经眼科门诊,门诊以“复视原因待查”收入院。
既往史
患者自幼时有上睑下垂,50余年前曾行上睑下垂手术治疗,术后效果欠佳。有高血压病史10余年,血压最高达170+/90+mmHg以上,现口服硝苯地平缓释片20mg,一日一次,否认其他病史,个人史无特殊。
入院检查
视力:右眼,0.5(矫正+0.75DS/-2.00DC*95=0.8);左眼,1.0。
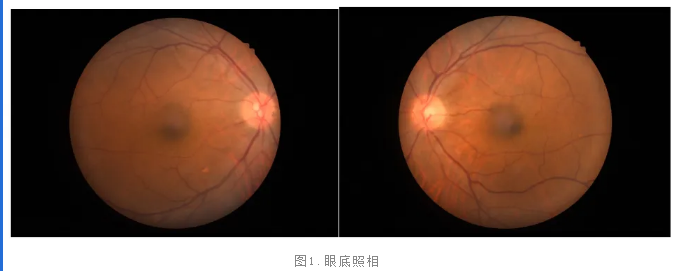
眼科查体:双眼上睑下垂,右眼上睑缘遮挡约1/3角膜,左眼上睑约遮挡约1/2瞳孔;双眼结膜无充血,右眼鼻侧结膜增殖,侵入角膜内约2mm;双眼角膜透明;前房细胞(-),前方深度可;双眼瞳孔大小约4mm,对光反射迟钝;双眼晶状体轻度混浊;眼底视乳头边界清,色可,视网膜血管走向可,黄斑反光欠清。
眼压:右眼,19mmHg;左眼,21mmHg。
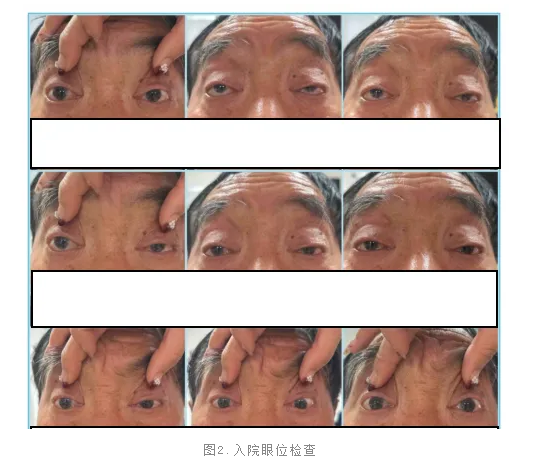
眼球运动:双眼球基本固定,上转及下转微动。
辅助检查
头颅MRI(2025.01.31外院):双侧脑室旁腔隙性脑梗塞,双侧额叶及双侧脑室旁脑白质脱髓鞘。
头颅MRI+MRA:(2025.02.03郑州市第二人民医院):左侧动眼神经与大脑后动脉关系密切,双侧基底节区腔隙性脑梗死,脑白质脱髓鞘,双侧桥脑变性。
甲状腺及颈动脉超声提示(2025.02.01):甲状腺右叶高回声结节(TI-RADS3类),双侧颈动脉内中膜增厚并多发斑块,右侧颈外动脉狭窄(狭窄率70-90%),双侧颈内动脉起始处狭窄(狭窄率50-69%)。
眼科辅助检查:眼B超提示,双眼玻璃体混浊;黄斑OCT(-)。
抽血检查:血常规、肝肾功能、血糖、免疫功能、血沉、CRP、风湿、抗核抗体13项、血管炎、甲功、感染、IGg4等相关检验(-),重症肌无力抗体7项(-)。
眼眶增强MRI检查:无球后占位及眼肌增粗及强化。
临床分析
患者以复视为首发症状就诊,查体双眼睑上睑下垂,伴眼球基本固定,各方向运动均受限,双侧瞳孔均反应迟钝。临床引起复视的原因复杂,但同时引起双眼均运动受限的情况少见,患者定位于多颅神经损害,临床需考虑到自身免疫性疾病、颅内占位、梗死、出血、炎症、血管畸形等疾病累及到脑干、海绵窦、眶上裂等多颅神经分布的区域。头颅及眼眶MRI检查未见颅内占位性病变及血管畸形、梗死、出血,可排除上述原因。患者无晨轻暮重现象,重影无波动性,瞳孔迟钝,肌电图检查(-),重症肌无力抗体(-),可排除重症肌无力;患者无眼痛症状,甲状腺功能正常,眼眶MRI无眼肌增粗及强化,眼睑无退缩,可排除甲状腺相关眼病及眼眶炎性假瘤;尽管患者有高血压病史,颈动脉狭窄明显,但缺血性微血管病变累及双眼多颅神经及瞳孔的罕见,基本可排除;CPEO起病缓慢,患者可出现渐进性上睑下垂,眼球运动受限及固定病程缓慢,瞳孔一般不受累,患者一般无复视症状,本例患者自幼上睑下垂,复视及症状急性发病,因此可排除。Miller-Fisher可以以复视为首发症状,严重时眼球固定。
进一步检查
神经科查体:闭目难立征可疑(+),腱反射轻度减弱。
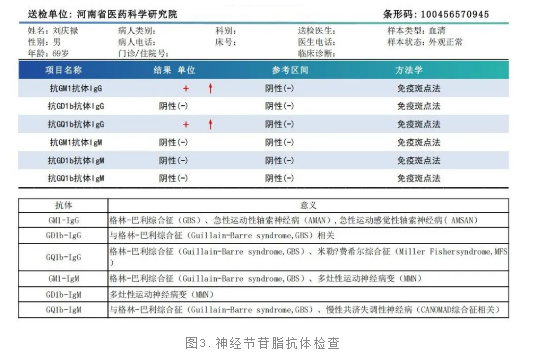
腰穿检查:颅内压正常,行脑脊液查神经节苷脂检查抗GQ1b抗体(+),抗GM1抗体(+)。
脑脊液检查:蛋白、葡萄糖、氯化物正常,蛋白定性弱阳性。
治疗与随访
给予静脉注射丙种球蛋白治疗,出院后2月复诊,患者眼球运动明显好转,复视症状缓解。

最后诊断
1、Miller-Fisher综合征
2、双眼先天性上睑下垂
3、右眼翼状胬肉
4、高血压病
5、颈动脉狭窄
以病例为鉴——MFS伴先天性异常的临床诊断新思
MFS又称Fisher综合征,是一种罕见的自身免疫性周围神经病,属于格林-巴利综合征的变异型[1],MFS发病与感染后产生的抗神经节苷脂抗体(尤其是抗GQ1b抗体)密切相关,该抗体攻击周围神经(如脑神经、脊神经根)的髓鞘,导致脱髓鞘病变。约85%的患者血清抗GQ1b抗体阳性,是诊断的重要标志。
核心临床表现:三联征
1.眼外肌麻痹:对称性完全性眼外肌麻痹(眼球各方向运动受限),可伴眼睑下垂、瞳孔散大及对光反射迟钝[2]。
2.共济失调:小脑性共济失调(步态不稳、指鼻试验不准),与脊神经后根或小脑通路损伤相关。
3.腱反射消失:深反射(如膝腱、踝腱反射)显著减弱或消失,浅反射通常正常。
脑脊液检查:蛋白-细胞分离(蛋白升高,细胞数正常),阳性率约57%-82%。
血清抗体:抗GQ1b抗体检测(>85%阳性)是特异性诊断依据[3-4]。
本例患者以“双眼视物重影20余天”为主诉就诊,患者既往有双眼先天性上睑下垂病史,上睑下垂不对称性,腱反射减弱不明显,蛋白细胞未出现明显分离等情况干扰了对本病的正确判断,但瞳孔对光反应迟钝,是本例患者诊断与其他疾病的重要鉴别点,脑脊液查神经节苷脂检查抗GQ1b抗体(+),抗GM1抗体(+),经丙种球蛋白治疗后,患者后期随访病情恢复,支持了该病的诊断,本例患者提醒我们,如临床出现复视及双眼球运动均受限时,要考虑到MFS的可能,避免误诊及漏诊。
参考文献:
1.FISHER M. An unusual variant of acute idiopathic polyneuritis(syndrome of ophthalmoplegia, ataxia and areflexia)[J]. N Engl JMed, 1956, 255(2): 57-65. DOI:10.1056/nejm195607122550201.
2.LO Y L. Clinical and immunological spectrum of the Miller Fisher syndrome[J]. Muscle Nerve, 2007, 36(5): 615-627. DOI:10.1002/mus.20835
3.田国红, 王敏, 冯超逸. 瞳孔受累的Miller-Fisher综合征二例[J]. 中华眼科杂志, 2016, 52(2): 134-135. DOI:10.3760/cma.j.issn.0412-4081.2016.02.012.
4.KAYMAKAMZADE B, SELCUK F, KOYSUREN A, et al. Pupillaryinvolvement in Miller Fisher Syndrome[J]. Neuro-ophthalmology,2013,37(3):111-115. DOI:10.3109/01658107.2013.792356
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
“国际眼科时讯”读者专属微信群建好了,快快加入吧。扫描“眼科小助手”二维码(微信号:gjyksx2020),回复“眼科读者”,ta会尽快拉您入群滴!
(来源:《国际眼科时讯》编辑部)
版权声明
版权属《国际眼科时讯》所有。欢迎个人转发分享。其他任何媒体、网站如需转载或引用本网版权所有之内容,须经本网同意并在文章顶部注明“转自《国际眼科时讯》”


 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.