编者按:眼梅毒作为梅毒感染在眼部的特殊表现,其临床表现多变,易导致严重视力损伤,因此精准诊断与有效治疗十分关键,这需要综合血清学、脑脊液检测结果,并开展多学科协作。在2025年海峡两岸医药卫生交流协会眼科学专业委员会第十三届PCV论坛暨黄斑病年会上,苏州大学附属第一医院夏蔚教授围绕“眼梅毒患者视力恢复与非梅毒螺旋体血清学试验滴度的相关性”进行了专题报告,通过深入分析二者关联,为临床评估眼梅毒患者预后提供了新的思路与依据。
梅毒概述:从流行病学到临床表现
梅毒是由苍白螺旋体(Treponema pallidum)引起的一种慢性、系统性传播疾病,可通过性接触或垂直传播。在低收入和中等收入国家中,其患病率较高。而在高收入国家,其发病率在男男性行为者(MSM)中有所回升。这种回升与艾滋病毒感染和高风险性行为密切相关。
梅毒可分为后天获得性梅毒和胎传梅毒(先天梅毒)。后天获得性梅毒又分为早期和晚期梅毒,早期梅毒指感染梅毒螺旋体<2年,包括一期、二期和早期隐性梅毒(又称早期潜伏梅毒);晚期梅毒指感染梅毒螺旋体≥2年,包括晚期良性梅毒、心血管梅毒、晚期隐性梅毒(又称晚期潜伏梅毒)等;一般将病期不明的隐性梅毒归入晚期隐性梅毒。由于梅毒临床表现复杂多样,故有“伟大的模仿者”之称。
眼梅毒的定义、表现与流行病学
根据美国疾病控制和预防中心(CDC)的定义:眼梅毒指梅毒感染任何阶段中出现活动性眼部疾病,临床可表现为葡萄膜炎、视神经病变、视网膜血管炎、间质性角膜炎、巩膜炎等。
眼梅毒可见于梅毒感染各期,多见于二期和隐性期,常双眼受累,可侵犯眼球各个部位,有时眼部表现甚至是梅毒的唯一表现。眼梅毒可单独发生,也可与脊髓痨或麻痹性痴呆等神经梅毒同时发生。
梅毒可以影响所有的眼部结构,眼部炎症患者均应进行梅毒血清学筛查。眼梅毒的发病率相对较低,约占梅毒感染总数的0.6~2.7%,最常见的表现为梅毒性葡萄膜炎。梅毒所致的葡萄膜炎,占所有葡萄膜炎的1~2%。
眼梅毒与神经梅毒、HIV感染的复杂关联
梅毒螺旋体进入颅内引起的中枢神经系统病变,称为神经梅毒,在梅毒的任何阶段均可发生,临床常见症状包括无症状神经梅毒、脑脊膜神经梅毒、脑膜血管梅毒、脑实质梅毒(麻痹性痴呆、脊髓痨、树胶肿)、眼梅毒、耳梅毒等。
视神经炎是眼梅毒最常见的表现,其次是玻璃体炎。梅毒患者的视盘受累可能单独发生,或与其他眼后节体征相关,视神经视网膜炎、视乳头水肿、球后视神经炎可作为梅毒感染的唯一症状。
眼梅毒常与HIV合并感染,二者具有相似的传播途径与流行病学危险因素。合并感染可导致疾病早期发病和非典型表现。梅毒可使HIV感染风险提高2~5倍;神经梅毒在HIV感染者中更为常见,约1/3合并HIV的眼梅毒患者可出现眼部炎症。神经梅毒可能会短暂增加HIV病毒载量并降低CD4计数。由于免疫失调,HIV增加神经梅毒的风险,导致疾病进展(危险因素:CD4≤350个细胞/mm3,RPR≥1:32)。所有梅毒患者均应进行HIV的排查,并建议其性伴侣同步接受检测与治疗。
眼梅毒可能与神经梅毒有关,两者均可发生在梅毒的任何阶段。大约60%的眼梅毒患者有脑脊液异常。神经梅毒的眼部表现包括视神经炎、视神经视网膜炎、视乳头炎、缺血性视神经病变、球后视神经炎等;其中以视神经炎为经典表现。视神经受累通常发生在感染的早期潜伏期,对应于神经梅毒、梅毒性脑膜炎的早期急性阶段。多数医生认为眼部受累代表一种神经梅毒,应进行神经影像学和脑脊液检测。所有眼梅毒患者都应进行腰椎穿刺,以明确是否存在中枢神经系统累及。
眼梅毒的诊断:多模态影像与血清学检测
眼梅毒的诊断需结合眼部及全身检查。眼部多模影像学检查(如眼底照相、OCT、FFA等)有助于确定眼部炎症的程度和范围,进行鉴别诊断以及随访。血清学及脑脊液检测则用于评估其他感染部位(包括中枢神经系统)以及治疗反应。
眼梅毒多无特征性表现,但急性梅毒性后极部鳞样脉络膜视网膜炎 (acute syphilitic posterior placoid chorioretinitis,ASPPC)相对具有特征性表现,黄斑部一个或多个黄白色的类圆形鳞样病灶,被认为是脉络膜毛细血管-RPE-视网膜感光复合物炎症活跃的结果,是宿主对梅毒免疫应答修饰的结果。ASPPC的的临床特征包括:青壮年、急性双眼发病、视力下降显著、眼部体征轻。影像学特征包括位于后极部累及黄斑的、鳞片或弥漫型黄白色病灶;OCT可见椭圆体带不同程度的破坏、RPE多发性结节样高反射、玻璃体细胞;自发荧光、FFA、ICGA与眼底像上基本一致的病灶,FFA显示病灶边界欠清,病灶内静脉期之前无显著高荧光,静脉期后期开始出现与眼底像上病变相对应区域的轻度高荧光,随着时间推移,病灶荧光进行性增强,均有晚期渗漏;ICGA呈中晚期低荧光。
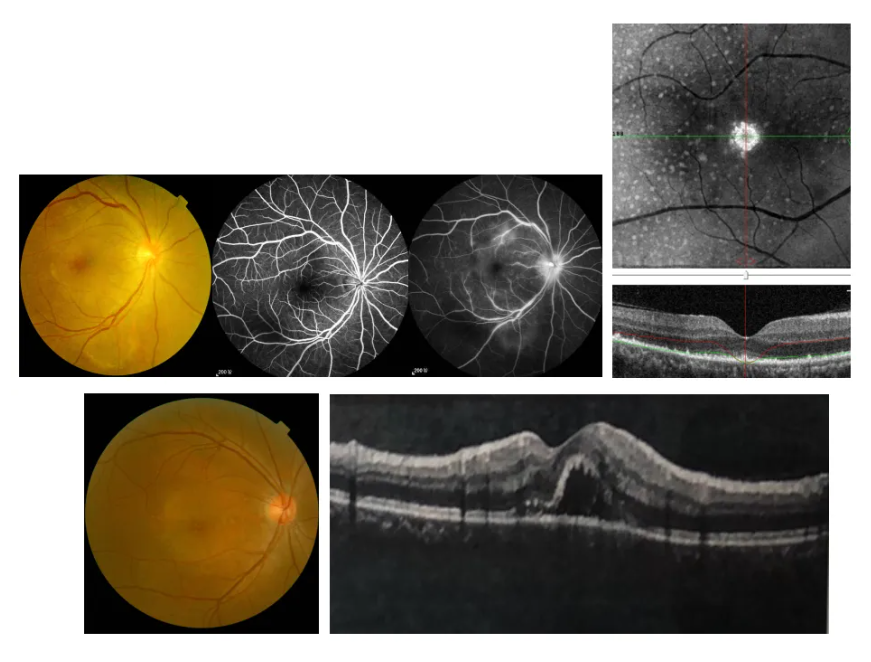
眼梅毒确诊依赖于血清学及脑脊液检测,涵盖梅毒特异性抗体试验与梅毒非特异性抗体试验,且所有眼梅毒患者均需进行脑脊液检测以排除神经梅毒。
梅毒特异性抗体试验敏感性高、特异性低,包含梅毒螺旋体颗粒血凝试验(TPHA)、梅毒螺旋体颗粒凝集试验(TPPA)、酶联免疫试验(ELISA)、荧光梅毒螺旋体抗体吸附试验(FTA-ABS test)等。此类试验的特点是,一旦感染,终身呈阳性反应,即便经过治疗,血清反应仍持续阳性,主要应用于梅毒的筛查与确诊。
梅毒非特异性抗体试验则特异性高、敏感性低,包括性病研究实验室玻片试验(VDRL)、作为VDRL抗原改良的快速血浆反应素环状卡片试验(RPR)以及甲苯胺红不需要加热血清试验(TRUST)等。该类试验的滴度与梅毒活动性相关,可进行定量试验,用于判断梅毒活动性以及评估梅毒治疗效果。
此外,中国、美国和欧洲的最新指南均把脑脊液中白细胞和蛋白质异常列为神经梅毒的诊断标准之一。
眼梅毒与神经梅毒的治疗原则
在神经梅毒与眼梅毒的治疗方面,美国CDC提出,应依据神经梅毒治疗指南对眼部梅毒进行管理,具体治疗原则如下:
推荐治疗方案:青霉素1800万~2400万U/d静脉滴注(300万~400万U,每4小时1次),连续10~14d。必要时,继以苄星青霉素每周240万U肌内注射,共3次;或普鲁卡因青霉素240万U/d单次肌内注射;同时口服丙磺舒,每次0.5g,每日4次,共10~14d。必要时,继以苄星青霉素每周240万U肌内注射,共3次。
替代治疗方案:可采用头孢曲松2g,每日1次,静脉给药,连续治疗10~14d。对青霉素过敏者用多西环素100mg,每日2次,连服30d。
当患者出现眼梅毒的临床表现时,在遵循上述全身应用抗生素治疗原则的基础上,需同时给予局部和全身糖皮质激素治疗。
临床研究:视力恢复与治疗前血清滴度的相关性分析
夏蔚教授团队开展了一项关于眼梅毒患者的研究,选取了2016~2024年期间确诊的35例眼梅毒患者作为研究对象,其中29例患者接受了腰椎穿刺脑脊液检测。该研究旨在分析眼梅毒患者视力恢复情况与治疗前TRUST/RPR滴度之间的相关性。结果发现:
治疗前处于低视力状态的患者,治疗后视力预后往往不佳。推测其原因,低视力患者可能病情更为严重,且病程相对较长。
治疗后患者的最佳矫正视力(BCVA)与治疗前血清滴度呈正相关关系,即治疗前血清滴度越高,患者视力恢复的程度越大。
治疗前高滴度的患者相较于低滴度患者,更易出现较为严重的葡萄膜炎,这提示高滴度患者的眼部炎症反应更为强烈。强烈的炎症反应会造成更严重的组织损伤,同时使血-脑屏障和血-视网膜屏障的通透性增加,有利于抗生素更好地渗透至眼内。基于此,治疗前血清学滴度较高的患者,在治疗过程中更有可能产生具有临床意义的血清学反应。
综合上述研究结果,可得出结论:对于眼梅毒患者而言,早期诊断并尽早开展治疗,能够获得较为理想的预后效果。
总结
神经梅毒为系统性多器官损害,多数患者临床表现复杂且严重,需要综合诊疗。多学科协作诊疗意义重大,联合皮肤性病科、神经科、精神科、眼科、重症医学科、感染科、医学检验科、影像科等多学科专家,有助于为患者制定科学合理、规范个性化的诊疗方案。治疗上,要早期明确诊断,确诊后及早、足量、正规开展治疗,且越早治疗效果越好,务必保证剂量足够、疗程规则。因为不规则治疗会增加复发风险,促使晚期梅毒损害提前发生。另外,患者治疗后需足够时间追踪观察,神经梅毒患者治疗后每3~6个月要做一次血清学及脑脊液检查。
专家简介

夏蔚 教授
苏州大学附属第一医院眼科 主任医师
【学术任职】
海峡两岸医药卫生交流协会眼科专委会黄斑病学组委员;
中国老年保健协会第二届眼保健专业委员会委员
中国病理生理学会眼科学专业委员会委员
中国医药教育协会智能医学专业委员会眼科影像与智能医疗分会常务委员
江苏省医学会眼科分会眼底病学组委员
江苏省医师协会激光专业委员会委员
江苏省中医药学会眼科专业委员会委员
苏州市医学会眼科学分会委员
中国神经梅毒临床哨点监测网络(苏州市第五人民医院)MDT专家组成员
发表论著二十余篇;参编眼科学专著4部。主持及参与多项临床科研项目;参与多项国家自然科学基金项目和江苏省重点研发计划项目;主持及参与多项药物临床试验项目。
参考文献:
1. Rosanna W Peeling, David Mabey, Xiang-Sheng Chen, Patricia J Garcia. Syphilis. Lancet,2023,402:336-346.
2. 王千秋等. 梅毒、淋病和生殖道沙眼衣原体感染诊疗指南(2020年). 中华皮肤科杂志,2020,53(3):168-179. DOI:10.35541/cjd.20190808.
3. 王雅涵,何芳华,夏蔚等.眼梅毒患者视力恢复与非梅毒螺旋体血清学试验滴度的相关性.中国医师杂志 2025, 27(5):14-17. DOI:10.3760/cma.j.cn431274020250207-00141.
4. 呼风,王霄娜,曹绪胜,彭晓燕.梅毒性后极部鳞样脉络膜视网膜炎临床表现及影像学特征中华眼科杂志,2017,53:352-357. DOI:10.3760/cma.j.issn.0412-4081.2017.05.007.
5. 李可,王千秋,龙福泉. 神经梅毒发病的危险因素及预测因素研究进展. 中华皮肤科杂志2021,54(5):459-462. DOI: 10.35541/cjd.20200191.
6. 练婷婷,王千秋. 神经梅毒实验室诊断研究进展. 中华微生物学和免疫学杂志. 2020,40(8):635-639. DOI:10.3760/cma.j.cn112309-20200331-00166.
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
2 comments






 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.