编者按:临床医生在临床工作中更倾向于选择操作快捷、高效的检查方法。其中,影像学检查因其直观、无创等特点,成为眼科最常选择的检查手段。然而,对于眼部疑难疾病的诊断,单一方法往往难以全面揭示病因,更需要将影像学、组织病理学及分子生物学等多种检查方法有机整合。这些方法各有优势,彼此不可替代。因此,如何将这些技术有效结合,实现精准诊断,是目前眼科临床实践中值得深入探讨的重要方向。在COA2025会议上,北京大学第三医院洪晶教授以宏基因组测序助力眼科疑难病例的诊疗为题,分享了这一新兴技术助力临床做到精准诊断、突破疑难的重重优势。

宏基因组二代测序技术,打破眼科常规实验检查方法的不足
眼部标本通常具有微量、珍贵的特点,而针对此类标本的眼科专用试剂相对较少,检测技术平台要求较高,同时相关领域的专业人才较为缺乏。此外,眼部检测往往成本较高,但现行收费水平相对较低,这一矛盾也进一步限制了其在临床中的广泛应用与深入发展。
眼科常规的实验检查方法,如刮片镜检、病原体培养及药敏试验等,在实际应用中存在一定局限。直接显微镜检查由于分辨率有限,难以清晰识别形态不典型或微量的病原体。传统的培养方法不仅耗时较长,而且敏感性较低,可能导致漏诊。此外,很多感染患者在送检前已接受过经验性用药,使得病原体检出的阳性率进一步降低。
在这种背景下,宏基因组二代测序技术(mNGS)展现出了巨大的应用潜力。mNGS是一种不需培养就可以深入快速鉴定感染病原体的新技术,相比传统培养方法拥有更高敏感性。其核心优势包括:样本无需培养,直接进行测序检测,对无法培养的病原微生物检测更有优势;可一次性检出数千种病原微生物,全面覆盖;微量标本即可进行检测;上万种DNA/RNA病毒进行测序,甚至可以检测出未知的病毒,以及耐药基因。
临床案例
临床病例1
26岁男性患者,双眼红、分泌物多3周余。外院予局部抗生素、抗病毒药物、激素,全身抗生素、抗病毒,无好转。当地分泌物培养:细菌(-),真菌(-)。既往体健。
查体:双眼睑红肿,睑缘及结膜囊大量脓性分泌物,结膜混合充血,角膜透明,部分上皮剥脱,未见浸润灶,KP(-),前房中深,Tyn(-),瞳孔圆,晶体(-)
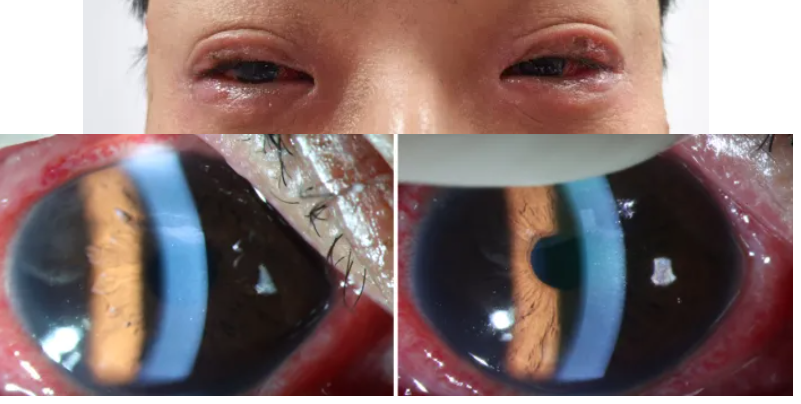
结膜刮片示:
左眼结膜刮片标本查见上皮细胞,细胞丰富,结构不清晰,较多中性粒细胞,可见反应性淋巴细胞,偶见细菌,少量红细胞及渗出碎片。
右眼结膜刮片标本查见上皮细胞,细胞丰富,结构不清晰,大量中性粒细胞,可见淋巴细胞和嗜酸性粒细胞,可见红细胞,少量渗出碎片。
治疗:结合刮片结果及病史(外地风沙),给予抗生素、抗过敏治疗,未见好转。
后续处理:结膜囊冲洗液mNGS检测,惊讶地发现了多种口腔菌。追问病史才得知,患者发病前曾有过洗牙史。医生随即调整方案,给予口服甲硝唑+局部甲硝唑、伏立康唑治疗,患者症状迅速缓解。
临床病例2
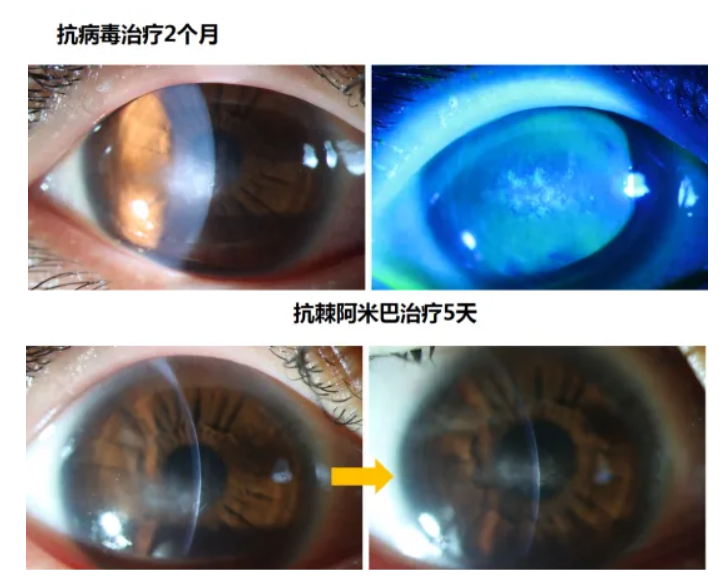
11岁女性患者,右眼反复红2个月。2个月前诊断病毒性角膜炎,予抗病毒治疗。尽管接受了长达2个月的抗病毒治疗,病情却依然反复。考虑到患者有配戴 OK 镜的历史,医生进行了结膜囊冲洗液mNGS 检测,结果证实了棘阿米巴感染。治疗方案由抗病毒改为抗棘阿米巴后,仅用药 5 天,患者眼部情况便明显好转。
临床病例3
51岁女性患者,右眼飞虫入眼后眼睑肿胀、视力下降19天。19天前右眼飞虫入眼,清水冲洗后第二日眼睑肿胀,再次清水冲洗,有异物(虫体碎屑)冲出。诊断急性结膜炎,给予抗生素、抗病毒药、激素、抗过敏药物治疗,但效果不佳。发病半个月后来到北京大学第三医院。
查体:右眼结膜充血,轻度水肿,角膜散在点状浸润灶;左眼可见散在小点状浸润。
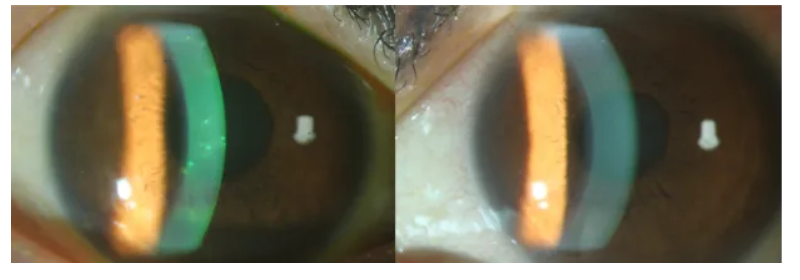
角膜刮片:右眼角膜刮片标本查见少量上皮细胞,可见淋巴细胞和中性粒细胞,可见细菌,较多渗出碎片。
病毒PCR:EB病毒阳性。
处理:加替沙星qid,干扰素qid,膦甲酸钠qid。等待mNGS结果,一周复查。
mNGS 检测最终锁定了元凶——微孢子虫。这一精准的病原体识别,避免了盲目用药,为患者赢得了宝贵的治疗时间。
临床病例4
33岁女性患者,右眼肿胀10天。患者10天前无明显诱因右眼睑肿胀,无疼痛、充血,无视力下降,无复视,无畏光流泪,未诊治。5天前偶然间触及肿胀部位皮下肿物,当地医院就诊,影像学检查显示“右眼眶内占位性病变”,为求进一步诊疗北京大学第三医院就诊。 否认全身疾病、手术外伤史。
查体:右眼视力1.0(自镜),眼压(NCT)14mmHg。右眼上睑外侧略肿,皮下触及花生米大小肿物,质中,表面光滑,活动度良好,无明显压痛。右眼前节及眼底均未见明显异常。
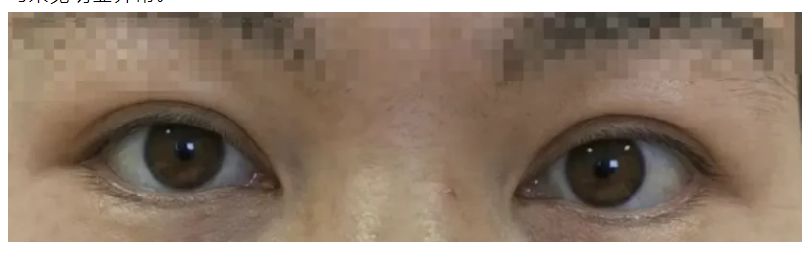
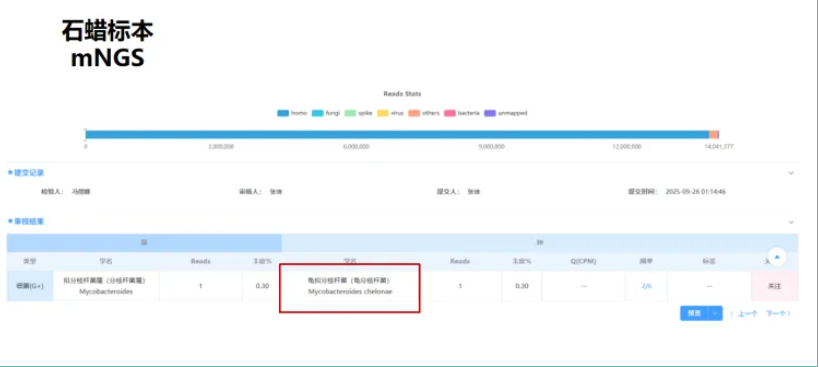
送检泪腺组织一侧见显著的炎性组织增生,部分为炎性肉芽组织,并可见多个肉芽肿结构,肉芽肿中央为坏死,坏死内见少量脂质空泡,坏死周围栅栏状组织细胞围绕。PAS染色(-);抗酸染色可见阳性杆菌。
为了进一步明确病原体,医生对石蜡标本进行了 mNGS 检测,最终确认为龟拟分枝杆菌感染。
眼部微生物检测面临的挑战与未来展望
眼部微生物检测在眼科感染性疾病的诊疗中具有核心价值。其重要性首先体现在早期诊断的关键作用上:通过快速、准确地检测病原体,能够显著缩短诊断时间,同时提高诊断的精确性,有效减少误诊与漏诊。其次,它对治疗方案的选择与优化意义重大:精准的病原体鉴定是指导临床合理选用药物的直接依据,并能用于动态监测治疗效果,为及时调整治疗方案提供关键参考。因此,该检测贯穿于从快速确诊到有效治疗的全过程。
尽管以mNGS为代表的先进技术为眼部感染的精准诊断带来了变革,但其在实际临床推广中仍面临多重挑战。当前的主要挑战在于:检测技术本身成本较高,限制了其在临床的普及;检测报告的专业解读高度依赖于专业人员;此外,部分眼部感染病原体载量低,对检测技术提出了严峻考验。
展望未来,这一领域的发展前景依然广阔:一方面,新的检测技术(如生物标志物检测)不断涌现,有望提供更便捷的解决方案;另一方面,加强眼科、检验科、感染科及病理科的多学科协作,是提升整体诊疗水平的关键。同时,提高公众和临床医生对眼部微生物检测重要性的认知,也将推动该领域的规范化发展与合理应用。通过多方努力,有望逐步克服现有瓶颈,最终实现眼部感染性疾病的更早期、更精准的诊断与治疗。
声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该等信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
2 comments
 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.