编者按:近年来,随着科学技术水平的发展和社会物质生活水平的提高,人们对视力的要求越来越高,白内障手术已经从单纯的复明手术迈向了精准屈光性白内障手术时代。飞秒激光辅助白内障手术(以下简称FLACS手术)具有人工白内障手术不可比拟的优势,是未来白内障临床手术的主流发展方向。我们有幸采访到浙江大学医学院附属第二医院眼科中心申屠形超教授,就FLACS手术的特点、《飞秒激光辅助白内障手术的专家共识》以及几例精彩病例进行了深入探索和解析。
FLACS手术特点:精准撕囊、安全有效
FLACS手术是目前屈光性白内障手术的首选手术方式,与传统的超声乳化白内障手术比较,飞秒激光在屈光性白内障手术中优势非常明显。目前,飞秒激光在白内障手术当中可以运用于四个步骤:撕囊、劈核、角膜切口、矫正角膜散光的弧形切口。
一、撕囊
FLACS手术在CCC环节更精确、更接近圆形,居中性好,可重复性和可预测性强,特别适用于人工撕囊不熟练的术者操作,对撕囊口的精确度要求更高的病例,如需要植入功能性人工晶体及晶体半脱位等复杂病例,更为适用。一般来说,CCC的直径建议在5.0-5.2mm,对硬核白内障患者或拟植入可调节人工晶体患者需设定较大的切开直径(5.5mm)。

图1. FLACS CCC以后形成的一个正中,正圆,正好的撕囊口,撕囊可完全游离,撕囊边缘平整而光滑,可显著减少术中能耗,缩短手术时间。
术后有效人工晶体的移位主要是人工晶体偏中心,与CCC不规则有关。不规则、不居中的撕囊会造成不对称的矢量力作用,和囊膜收缩联合作用导致人工晶体发生偏中心。将飞秒激光的CCC与高端人工晶体联合应用后,为患者提供了更加稳定的人工晶体位置、远期屈光状态以及可控性好的切口结构、更小的手术源性散光,能更有效凸显高端人工晶体的优势,与传统超声乳化相比,患者术后1周或者6个月可获得更好的视觉效果。
二、劈核
超声乳化手术操作的学习曲线中,最难的一个步骤就是劈核。劈核时术者右脚踏板操作超声乳化仪调控灌注、负压吸除和超声能量,左脚调控显微镜,右手控制超声乳化手柄,左手控制劈核器,如何在眼前段小小的空间内进行手眼协调、手脚协调,需要很长的学习时间和过程,这是超声乳化手术的难点。
FLACS手术的预劈核技术解决了这一难点,通过预劈核技术,在手术开始前将核预劈成数块,大大的降低了对手术技巧要求,同时减少术中超声时间和能量释放,减轻患者术后的早期角膜水肿和角膜内皮损伤,使患者术后视力恢复更快。可以应用于硬核、术前角膜内皮比较低等复杂病例,获得较好的手术预期。
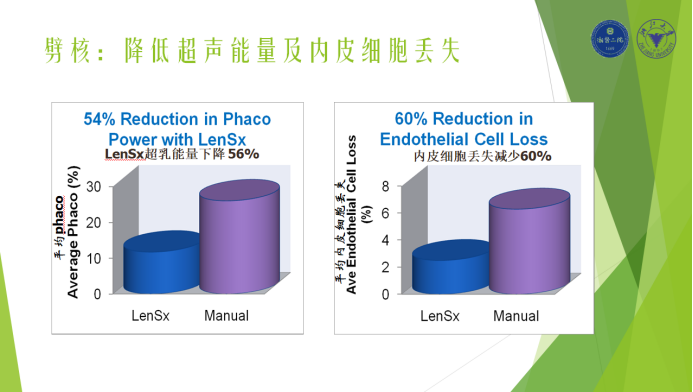
图2. FLACS手术采用预劈核后,与传统超声乳化相比,超声能量可以显著下降56%,角膜内皮丢失率可以减少60%
需要强调的是,预劈核有多种方式和参数的设置,一定要根据晶状体核的硬度、术者熟练的劈核方式以及飞秒激光设置等多种因素进行个性化设置。
三、制作角膜切口
根据患者需求将角膜切口个性化的设置为二平面或三平面,以提高切口的术后自闭性,更有利于术后愈合。在切口制作的过程当中,如患者角膜老年环特别明显,术中缺口定位困难,可以术前在裂隙灯显微镜下标记角巩膜缘位置。如患者配合欠佳,造成切口略向前移,也可以放弃该切口而改为人工切口。
四、角膜松解切口
FLACS的角膜松解切口经过计算机精密计算,与人工的角膜松解切口相比较更稳定、更安全、恢复效果更好,有效矫正角膜规则散光,增加切口深度并避免完全穿通,精确定位轴向,预测性更佳。对1D左右的规则散光,或者植入矫正散光型人工晶体仍残余1D角膜散光的患者,可以考虑用飞秒激光角膜松解切口来矫正角膜散光。
解读《飞秒激光辅助白内障手术的专家共识》
FLACS手术的一些基本要求:设备要求,所有设备应通过国家食品药品监督管理局对医疗器械注册证进行审批所需的注册检测,并取得相关证书;术者要求,建议术者有眼科主治医师及以上职称并有一定超声乳化白内障吸除术经验和眼科手术经验;环境要求:Ⅰ类环境空气消毒标准;手术室温度:18~24℃;相对湿度:<50%。
术前评估:术前评估除了病史、主诉评估外,也需要进行眼部检查来明确患者是否适合做FLACS手术。常规的眼部检查包括眼前节、眼后节、视力、眼压、眼生物学指标测量;特殊的检查包括角膜内皮细胞、角膜地形图、眼前节分析系统等检查、泪河高度、泪膜破裂时间、泪液分泌试验、泪膜光学等干眼检查;对比敏感度和眩光敏感度检查;眼后节OCT检查。
FLACS手术适应证:FLACS手术的精确性、安全性更优于超声乳化,基本适用于能主动配合手术、角膜透明、睑裂大小正常、眼部无影响飞秒激光正常操作的白内障摘除手术患者,特别适用于复杂病例,如硬核白内障、人工操作困难的浅前房、全白白内障、角膜内皮细胞计数低的患者、晶体半脱位患者、前囊破裂导致手术撕囊难操作的患者、要求植入高端晶体和对CCC要求极高的病例。
FLACS手术禁忌证:
眼眶、眼睑或眼球解剖结构异常致飞秒激光无法正常操作,如睑裂狭小、眼睑变形;
患者无法主动配合手术,如眼球震颤、术中无法固视配合、头位不能处于正常位置或因全身性疾病不能仰卧者;
合并妨碍角膜压平的角膜疾病(非接触式设备除外);
合并干扰激光光束的角膜混浊等;
角膜后弹力层膨出,具有角膜破裂风险;
近期反复发作感染性角膜疾病;
前房内存在血液或其他物质(如硅油等);
低眼压或角膜植入物存在。
FLACS手术围手术期的用药:FLACS围手术期术前用药,根据以前白内障学组颁发的白内障围手术期相关专家共识,与常规超声乳化白内障手术一致。因激光发射过程中会产生前列腺素,激光结束后前房的前列腺素浓度偏高会造成患者的瞳孔缩小,建议FLACS手术前一天开始使用非甾体类抗炎药,也可以术前频点非甾体抗炎药,维持术中所需的一个瞳孔大小。另外FLACS术后有些病人易出现干眼症状,可考虑酌情加用人工泪液。
FLACS术并发症及其处理:FLACS手术是比较安全的手术,手术中的有可能发生意外和并发症,常见并发症及处理方法如下:
1.负压环固定困难及脱落。停止激光的发射,待患者休息后再重新置环。
2.结膜下出血。术中尽可能降低吸引负压,轻巧手术操作并缩短手术时间。
3.激光发射后瞳孔缩小。术前联合使用非甾体抗炎药物即可预防,若术中仍出现瞳孔缩小,前房注射肾上腺素或使用机械扩大瞳孔装置。
4.前囊膜撕囊不完整。这个发生率极低,万一出现这种情况,采取二次手法撕囊。
5.水分离不完全。水分离时建议冲洗针头紧贴并轻挑起晶状体前囊膜边缘,缓慢注水,以达到彻底的水分离。
6.晶状体核块分离不彻底。设计个性化的劈核方案,如软核采用Chop+Frag/Cylinder技术,可做到无能量释放超声乳化手术;硬核时在Chop模式下用激光将核预劈成六瓣,有利于术中的抓核和分核。
7.角膜切口正下方的晶体皮质吸除困难。因飞秒激光垂直、光滑地截断部分晶状体前囊膜下皮质及角膜切口靠内等原因所致。建议进行彻底的水分离,这个问题也不复存在。
8.角膜切口靠内或者分离不全。术中操作时确保负压环准确、稳定固定和瞄定。
9.晶体后囊破裂和囊袋阻滞。术前保守设置扫描深度,术中通过注视屏幕显示的二维画面进行操作时,应考虑到画面呈现与眼部实际情况之间的差异,密切关注患者眼位有无倾斜,避免预劈核深度过大引起晶状体后囊膜破裂。同时最大限度减少晶状体内气泡形成,水分离前先对晶体状囊袋进行减压处理可预防囊内压升高。
FLACS术后的评估和随访:术后的随访评估与常规的超声乳化手术一样,建议术后1天、1周和1个月分别进行一次常规检查,检查项目包括视力,眼压和前房情况等,如出现并发症,应适当增加随访次数,若术眼出现异常情况应及时就诊。
回顾经典手术病例,分享FLACS手术前沿临床研究
目前申屠教授所在的眼科中心已经应用FLACS进行手术一万多例,申屠教授表示,FLACS手术最大优势是精准和安全。FLACS手术主要应用于两类患者:一是希望能够植入高端人工晶体、对术后视功能要求比较高的患者;二是疑难病例患者,如硬核、低角膜内皮计数、前囊膜机化、高度近视等患者,在这些特殊病例中FLACS手术有着得天独厚的优势。申屠教授分享了2例经典病例,用临床实践证实了FLACS手术的优势。
病例1:低角膜内皮病例
患者,女,69岁,视力模糊三月余,晶体非常混浊,属于C4N3 分级,但患者皮质混合严重,若选择白内障手术超声乳化术,非熟练术者可能需要借助囊膜染色完成撕囊。对于白内障手术超声乳化术而言,完美的撕囊是手术的保障,撕囊完美,手术基本就成功了50%。可患者角膜内皮只有1500,伴晶体严重膨胀、前房较浅,撕囊难度大。申屠教授与患者选择了FLACS进行手术,手术非常成功,术后患者角膜内皮几乎没有内皮细胞的丢失。这是典型利用FLACS的安全和精准完美完成复杂白内障手术的一个病例。
病例2:前囊膜机化病例
患者术前检查显示前囊膜有机化条索,整个囊膜机化,如采用人工撕囊,机化条索会牵引撕囊口,可能会引起撕囊口周边裂开,造成撕囊不完整。采用FLACS辅助是一种更优的选择,FLACS激光可不受前囊膜机化条索的影响,确保了撕囊的正中、规则和正圆。
关于FLACS手术的前沿临床研究解读
另外,申屠教授带来了关于一项FLACS轴性高度近视中的应用的临床研究,该研究相关内容已经发表在 Frontiers in Medicine. 2021, 8: 640269. (IF:3.9)。该研究共纳入142例白内障合并高度近视患者,标准是眼轴长于26mm。其中FLACS手术组是74例,超声乳化组是68例。随访两年,主要比较术后参数,包括撕囊口面积、撕囊口内源性、撕囊口完全覆盖率、撕囊口居中性等,最重要的评判目标是人工晶体是否发生移位,以明确哪种手术方式能够更好、有效的保证术后有效人工晶体位置。
随访结果表明,FLACS组撕囊口面积在术后1个周、1个月、2年比超声乳化组更精准,更接近术前所设计的面积大小;FLACS组人工晶体周边完全覆盖率在术后1周、1个月和2年也明显优于超声乳化组。撕囊的居中性和人工晶体移位方面,虽然FLACS组有一定的更精确更优化的趋势,但两组好像没有显著性差异,与传统观念不一样,于是进行了进一步分析。

将撕囊面积和眼轴长度、前房深度的相关分析进行了探讨后发现,虽然撕囊口面积和眼轴长度没有显著相关性,但跟前房的深度是显著相关的,于是又将患者按前房深度小于3mm和大于3mm进行亚组分析。
亚组分析发现,对前房深度大于3mm的患者,两组之前存在的差异性更加明显,如撕囊口面积和完全覆盖率与之前结果一致,术后1周、1个月、2年FLACS组比超声乳化组更精确更优;撕囊口的居中性和人工晶体的移位情况,FLACS组明显优于超声乳化组,获得更佳的手术效果;尤其在人工晶体移位方面,FLACS组术后2周有效人工晶体的维持明显优于超声乳化组,有非常显著的统计学差异。
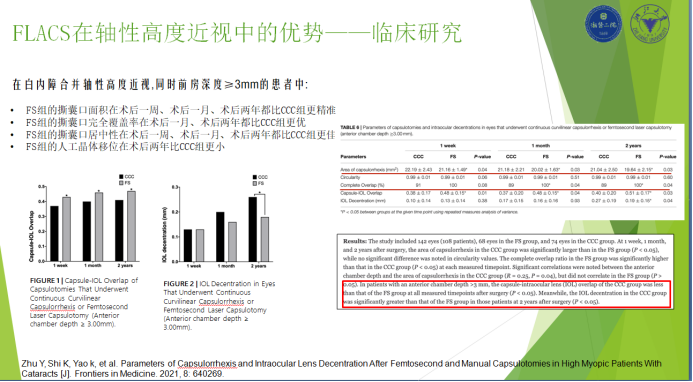
研究结果提示在高度近视患者中,尤其是前房深度大于3mm的患者,FLACS可以实现更精确的撕囊口大小和居中性,并可实现更好的人工晶体长期稳定性。因此对高度近视合并白内障患者,尤其是前房深度大于3mm的患者,选用FLACS手术是更理想的手术选择。
结语
综上所述,FLACS手术可实现完美的环形撕囊及预劈核,精确的角膜切口和角膜缘松解切口,从而最大程度地优化人工晶状体位置和屈光状态,大大提高了白内障手术的准确性、有效性及安全性。尤其面对功能性视觉要求高的患者和复杂性白内障病例时,优先推荐FLACS手术,为患者提供安全、精确的手术,还患者以更佳的术后视觉质量及生活质量。
CN-LSX-2100051
2 comments













 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.