付晶教授
北京同仁医院
编者按:弱视是最常见的儿童眼病之一,世界范围内其患病率为0.8%~3.3%。弱视治疗不及时,将会造成终身视力低下,严重影响生活和工作。而通过早期筛查发现、及时诊断并正确治疗,大部分患儿可以康复。弱视的诊疗历经多重发展,不断更新,在不同时期各有其特点。在本篇章中,《国际眼科时讯》特邀首都医科大学附属北京同仁医院斜视与小儿眼科付晶教授,为我们详细讲述了弱视当下的发展与未来前行之路。
弱视的今天——弱视诊疗正在以循证医学为基础向更有效的方向发展
(一)当今斜弱视争议问题及解读
尽管目前国际及国内的2011年中华医学会斜视与小儿眼科分会发表的弱视诊断专家共识对于目前的弱视诊断治疗有着极大的指导意义,然而关于弱视还是有一些争议问题在逐渐研究明确,特别是2013中文版弱视眼科临床指南(PPP)中:
在大龄儿童(十多岁)中,遮盖是有效的,特别是以前没有进行过治疗者。
大多数中度弱视的儿童对于每天至少2小时的遮盖或周末滴用阿托品的起始治疗有反应。
在药物压抑方面,新版PPP指出:“在3~10岁儿童中对非弱视眼滴用1%阿托品滴眼液是治疗轻度至中度弱视的有效方法”。
单独治疗屈光不正可以提高未治疗的屈光参差性和斜视性弱视儿童的视力。双眼屈光性弱视儿童的视力在单独屈光矫正后产生实质性提高。
患有弱视的儿童需要持续的监测随访,因为大约四分之一弱视治愈儿童在停止治疗的第一年内复发。
2017年美国眼科学会弱视临床指南中:
首次强调弱视是中枢神经系统发育异常,继续强调弱视的异常不应只关注视力以及弱视眼,还应关注视功能的其他要素,比如对比敏感度和调节功能,弱视眼的对侧眼并非“好眼”“正常眼”。
强调所有年龄段儿童均应定期筛查视力。3岁前是关键期,大龄儿童同样需要定期筛查视力。大龄儿童弱视是可以治疗的,尤其是未经治疗者。
(二)我们的研究
在首都医科大学附属北京同仁医院斜视与小儿眼科,我们历来重视弱视疾病的诊断治疗且有着极为丰富的经验。近年来我们关注并且对弱视疾病谱、发病机制、诊疗方法有了新的认识。
弱视是眼科常见病之一,在我国弱视的患病率为0.18-4.7%,据估算我国目前有超过1000万弱视患儿[1, 2]。且随着我国人口政策的进一步放开,该病患病绝对人数将不断增加。弱视是由于生命早期异常的视觉经验导致的视觉损害,在临床上被定义为视力下降,同时伴有一个或多个已知的弱视因素,例如斜视、屈光参差、高度屈光不正、白内障,其中屈光性最为常见。这些因素在视觉发育关键期内干扰了视觉通路的形成[3],可以导致多种空间视知觉损害,包括视力、对比敏感度、游标视力、空间交互作用及轮廓整合能力。除了单眼视功能损害,弱视患者还多伴有双眼视功能异常[4]。因为弱视通常表现为单眼视觉异常,以往仅将弱视看作单眼损伤,但近期研究表明,抑制所导致的异常双眼交互作用是弱视产生的重要机制,主张双眼视功能损伤先于单眼视功能损伤,强调了弱视本质为双眼问题[5, 6]。现在的经典遮盖和阿托品抑制治疗,均是基于单眼问题的基础上的,通过阻碍优势眼的感光,强迫弱视眼使用,使得大脑增加接受弱视眼的信号。这些治疗的确可以提高大部分患者视力,但对双眼视觉甚至其他单眼视功能效果欠佳,且存在时效性和复发率问题。这些结果提示我们,传统侧重于弱视单眼损伤的治疗模式,并不能充分恢复单眼和双眼功能。
基于这一概念的更新,Ooi等人提出了一种直接作用于双眼的新型视感知觉训练模式-推拉模型(push-pull treatment)。该模型对双眼进行分视刺激(双眼分开但同时受到刺激),同时降低好眼接收图像的对比度,消除抑制,使弱视眼和好眼受到的刺激得到平衡 [5, 7~14]。基于这一思想,我们完善形成了新的互联网推拉模型感知觉训练系统,在多种模式下抑制好眼,并同时兴奋弱视眼,即向上推坏眼,向下拉好眼,改善双眼整合协同能力,并在此前提下提高弱视眼视力。
也是基于这一概念的更新,我们也进行了一项前瞻性随机对照临床研究汇报如下:
1研究设计
本研究进行前瞻性临床随机对照设计,对新型推拉模型感知觉训练和传统遮盖训练两种弱视治疗的效果进行比较,希望对弱视治疗提出新的思路和依据。
2一般资料
收集2015年11月~2016年9月在北京市9家医院眼科(1.首都医科大学附属北京同仁医院2.首都医科大学附属北京儿童医院3.首都儿科研究所附属儿童医院4.北京东方医院5.北京大学国际医院6.北京大学附属第三医院7.中国中医科学院眼科医院8.北京市仁和医院9.首都医科大学附属北京天坛医院)就诊的屈光参差弱视患儿91例。其中男50例,女56例; 年龄3~12(6. 5 ±3.9)岁。屈光不正性弱视患儿73例,其中男37例,女36例; 年龄3~12(5. 6 ± 3. 2)岁。
3纳入与排除标准
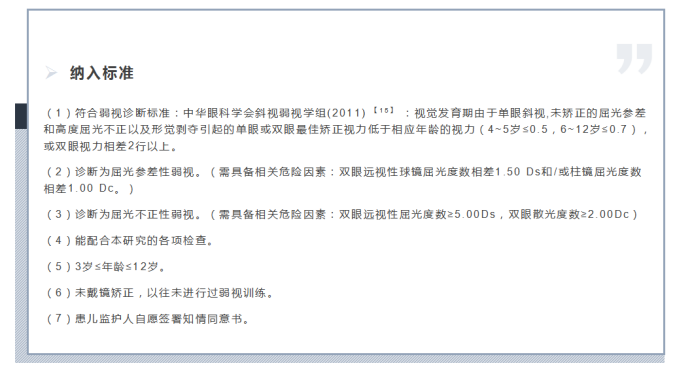
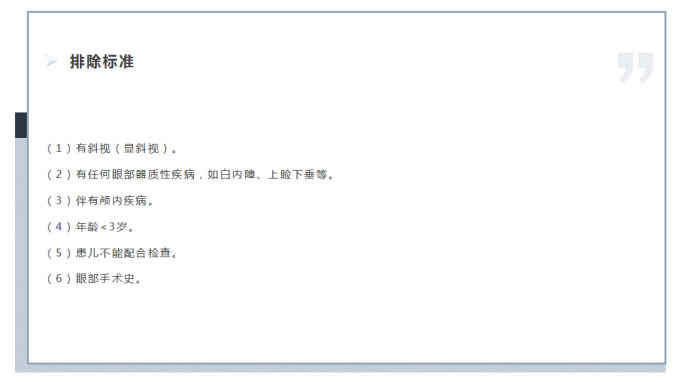
4分组方法
(1)屈光参差入组患者分别随机分为A组和B组
A组:传统遮盖+视觉刺激训练。遮盖治疗具体方案根据 PEDIG(Pediatric Eve Disease Investigator Group)给出的标准:轻、中度弱视患者每天遮盖 2 小时,重度弱视患者每天遮盖 4小时。联合单眼视感知觉训练(国家医疗保健器具工程技术研究中心开发),每天2次,每次20分钟 。
B组:推拉模型视感知觉训练(国家医疗保健器具工程技术研究中心),每天2次,每次20分钟。
(2)屈光不正入组患者分别随机分为A组和B组
A组:传统视觉刺激训练。单眼视感知觉训练(国家医疗保健器具工程技术研究中心开发),每天2次,每次20分钟 。
B组:推拉模型视感知觉训练(国家医疗保健器具工程技术研究中心),每天2次,每次20分钟。
5检查内容及观察记录指标
(1)检查内容:
①裸眼视力和最佳矫正视力。采用国际标准对数视力表进行,并将结果转换为最小分辨角对数(LogMAR)视力记录。
②屈光状态检查:患儿在睫状肌麻痹下做检影验光。
③眼部常规检查:外眼、眼前节、屈光间质及眼底检查,除外眼部器质性病变。
④斜视度检查:采用三棱镜角膜映光法交替遮盖法检查6 m及33 cm的斜视度。
⑤眼球运动检查。
(2)观察记录指标:
①最佳矫正视力。采用国际标准对数视力表进行,并将结果转换为最小分辨角对数(LogMAR)视力记录。
②同视机检查远立体视。
③RDS(Randot stereoacuity)图谱检查近立体视,包括立体视锐度、交叉立体视、非交叉立体视。立体视觉各项指标的形成存在彼此独立的机制。立体视锐度、交叉视差、非交叉视差的测定可以分析立体视不同层面的功能, 反映Panum融合区的情况[16]。
④静态立体视、动态立体视:由国家医疗保健器具工程技术研究中心开发的视感知觉检查系统检测。被检者屈光矫正后配戴偏振眼镜进行检查。静态图像检测静态立体视,动态图像检测动态立体视。动态与静态立体视的加工通道有所不同,分别检测动态、静态背景刺激下的立体视功能状态能更全面地评价斜视患儿的立体视功能[17]。
⑤大视标水平眼位、大视标垂直眼位、小视标水平眼位、小视标垂直眼位:由国家医疗保健器具工程技术研究中心开发的视感知觉检查系统检测。被检者屈光矫正后戴偏振眼镜观看屏幕上的刺激图像,此时,左眼看到十字,右眼看到圆圈。嘱其移动鼠标将十字放进圆圈的中心。程序自动记录水平偏差与垂直偏差。选用360 度视标,记录其眼位偏差和矫正的全部过程。检查使用两种视标:大视标与小视标。偏移度以像素计算,偏移5 个像素相当于0.1°。临床眼位正位的弱视儿童,在知觉眼位及注视稳定性的检查中存在异常,弱视程度越深,此异常越严重,说明大脑控制双眼的视感知觉和视觉运动系统发育异常[18]。
为将立体视量化和视力进行分析,参考既往文献,进行赋值评分量化(分值越高功能越好)。
6统计方法
使用SPSS 17. 0 软件进行分析,测量数据经Kolmogorov-Smironv 法检验服从正态分布,组间数据资料经过Levene 检验验证方差齐性,组间数据资料进行多因素方差分析。
7结果
(1)一般资料的比较
屈光参差性弱视患儿以及屈光不正性弱视患儿在治疗前的矫正视力、远立体视、RDS近立体视及视感知觉动态立体视、静态立体视,知觉眼位在实验组和对照组均无统计学差异。
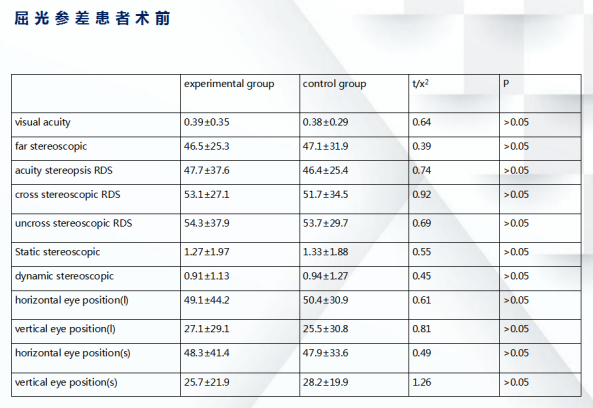
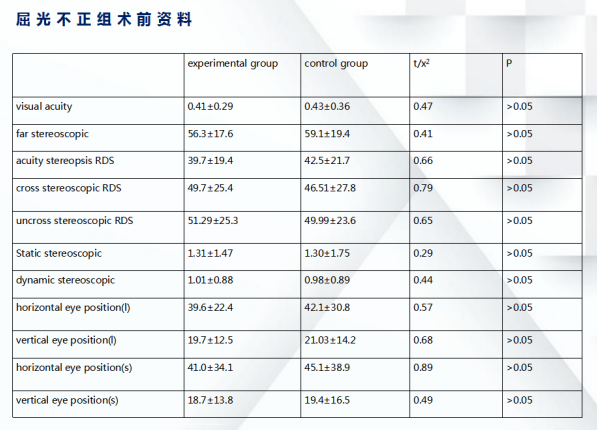
(2)屈光参差弱视患儿治疗6个月后各项功能比较
平均视力 6月后试验组弱视眼平均视力0.16±0.11,对照组弱视眼平均视力0.17±0.14,两组对比无统计学差异(P>0.05)。
远立体视 远立体视6月后试验组平均评分提高8.7±1.9分,对照组平均评分提高7.8±2.1分,两组对比无统计学差异(P>0.05)。
RDS近立体视 6月后试验组平均评分提高19.1±4.2分,对照组平均评分提高14.6±2.9分,两组对比有统计学差异(P<0.05)。
RDS交叉立体视 6月后试验组平均评分提高14.3±3.5分,对照组平均评分提高11.6±4.1分,两组对比有统计学差异(P<0.05)。
RDS非交叉立体视 6月后试验组平均评分提高17.6±3.7分,对照组平均评分提高13.9±4.8分,两组对比有统计学差异(P<0.05)。
静态立体视 6月后试验组平均评分提高0.99±2.3个层级,对照组平均评分提高0.89±1.4个层级(共5级),两组对比无统计学差异(P>0.05)。
动态立体视 6月后试验组平均评分提高1±1.8个层级,对照组平均评分提高0.68±2.9个层级(共4级),两组对比有统计学差异(P<0.05)。
知觉眼位
①大视标水平眼位:6月后试验组平均位移减少30±12.1分,对照组平均位移减少27.1±17.2分,两组对比有统计学差异(P<0.05)。
②大视标垂直眼位:6月后试验组平均评分提高10±7.8分,对照组平均位移减少10.5±12.8分,两组对比无统计学差异(P>0.05)。
③小视标水平眼位:6月后试验组平均位移减少27.3±15.6分,对照组平均位移减少25.3±19.8分,两组对比无统计学差异(P>0.05)。
④小视标垂直眼位:6月后试验组平均位移减少7.7±4.3分,对照组平均位移减少7.4±7.1分,两组对比无统计学差异(P>0.05)。
(3)屈光不正弱视患儿治疗6个月后各项功能比较
平均视力 6月后试验组弱视眼平均视力0.13±0.08,对照组弱视眼平均视力0.15±0.12,两组对比无统计学差异(P>0.05)。
远立体视 6月后试验组平均评分提高5.6±2.9分,对照组平均评分提高5.8±2.2分,两组对比无统计学差异(P>0.05)。
RDS近立体视 6月后试验组平均评分提高10.9±2.2分,对照组平均评分提高8.6±2.9分,两组对比有统计学差异(P<0.05)。
RDS交叉立体视 6月后试验组平均评分提高8.3±3.1分,对照组平均评分提高8.1±2.7分,两组对比无统计学差异(P>0.05)。
RDS非交叉立体视 6月后试验组平均评分提高10.6±3.0分,对照组平均评分提高8.4±2.9分,两组对比有统计学差异(P<0.05)。
静态立体视 6月后试验组平均评分提高0.82±0.8个层级,对照组平均评分提高0.71±0.22个层级(共5级),两组对比无统计学差异(P>0.05)。
动态立体视 6月后试验组平均评分提高0.87±1.6个层级,对照组平均评分提高0.61±2.1个层级(共4级)(P<0.05),两组对比有统计学差异。
知觉眼位
①大视标水平眼位:6月后试验组平均位移减少21.9±5.7分,对照组平均位移减少18.3±7.2分,两组对比无统计学差异(P>0.05)。
②大视标垂直眼位:6月后试验组平均位移减少7.2±3.9分,对照组平均位移减少8.1±4.1分,两组对比无统计学差异(P>0.05)。
③小视标水平眼位:6月后试验组平均位移减少18.9±5.6分,对照组平均位移减少19.7±9.6分,两组对比无统计学差异(P>0.05)。
④小视标垂直眼位:6月后试验组平均位移减少5.3±2.1分,对照组平均位移减少6.6±3.6分,两组对比无统计学差异(P>0.05)。
综上所述,对于屈光参差性弱视,和传统的遮盖训练相比,推拉模型视感知觉训练不仅能达到同样的视力的提高,还能更好的建立双眼视觉功能。
本研究在研究的过程中受到了广泛的关注,新华社及健康北京公众号均给予了报道:
弱视的明天——弱视的未来发展方向
在分子科学、材料科学、基因遗传科学等优势学科为主导发展的新知识新技术大爆发时代,在众多弱视人群的需求导向中,弱视在未来,无论是发病机制研究还是诊疗新技术研究必然还会有更为突破性的进展,我们可以大胆预测,在分子细胞机制层面上:很可能找到视觉可塑期分子调控关键因子,从而通过病毒载体调控重新打开可塑期也许可以成为现实;目前已证实大脑可塑性广泛存在,也有研究证实弱视双眼视觉损害在V2及V5区较V1区更为明显,那么对于弱视是否有从中枢层面的相关可塑性及脑区双眼视觉更进一步的研究发现?
作为首都医科大学附属北京同仁医院斜视与小儿眼科,我们密切关注所有弱视的最新研究进展,同时把握已经取得的“推拉模型”研究阶段性成果,从结构、功能、网络连接、血供、蛋白质代谢等多层面研究相关脑区变化,从而进一步认清弱视的器质性病变部位及改善机制,将“推拉模型”应用于更多类型的弱视治疗,提高治疗效率。
参考文献
[1].He M, Zeng J, Liu Y, Xu J, Pokharel GP, Ellwein LB. Refractive error and visual impairment in urban children in southern china. Invest Ophthalmol Vis Sci 2004;45:793-799.
[2].He M, Huang W, Zheng Y, Huang L, Ellwein LB. Refractive error and visual impairment in school children in rural southern China. Ophthalmology 2007;114:374-382.
[3].Birch EE. Amblyopia and binocular vision. Prog Retin Eye Res 2013;33:67-84.
[4].<高分高引用2004年Improving vision in adult amblyopia by perceptual learning.2004.pdf>.
[5].Baker D, Meese T, Mansouri B, Hess R. Binocular summation of contrast remains intact in strabismic amblyopia. Invest Ophthalmol Vis Sci 2007;48:5332-5338.
[6].Hess RF, Thompson B. Amblyopia and the binocular approach to its therapy. Vision Res 2015;114:4-16.
[7].Ooi TL, Su YR, Natale DM, He ZJ. A push-pull treatment for strengthening the 'lazy eye' in amblyopia. Curr Biol 2013;23:R309-310.
[8].Li J, Thompson B, Deng D, Chan LY, Yu M, Hess RF. Dichoptic training enables the adult amblyopic brain to learn. Curr Biol 2013;23:R308-309.
[9].Xu JP, He ZJ, Ooi TL. Effectively reducing sensory eye dominance with a push-pull perceptual learning protocol. Curr Biol 2010;20:1864-1868.
[10].Li SL, Jost RM, Morale SE, et al. A binocular iPad treatment for amblyopic children. Eye (Lond) 2014;28:1246-1253.
[11].Holmes JM, Manh VM, Lazar EL, et al. Effect of a Binocular iPad Game vs Part-time Patching in Children Aged 5 to 12 Years With Amblyopia: A Randomized Clinical Trial. JAMA Ophthalmol 2016;134:1391-1400.
[12].Birch EE, Li SL, Jost RM, et al. Binocular iPad treatment for amblyopia in preschool children. J AAPOS 2015;19:6-11.
[13].Hess RF, Mansouri B, Thompson B. A new binocular approach to the treatment of amblyopia in adults well beyond the critical period of visual development. Restor Neurol Neurosci 2010;28:793-802.
[14].To L, Thompson B, Blum JR, Maehara G, Hess RF, Cooperstock JR. A game platform for treatment of amblyopia. IEEE Trans Neural Syst Rehabil Eng 2011;19:280-289.
[15].<弱视诊断专家共识(2011年).pdf>.
[16].<不同类型及程度弱视儿童的立体视觉_张举.pdf>.
[17].<间歇性外斜视儿童动态和静态立体视觉的对比分析_尹瑞梅.pdf>.
[18].<弱视儿童知觉眼位及注视稳定性状况的调查_林楠.pdf>.
专家简介
付晶
眼科学博士,公共卫生事业管理学硕士,美国约翰霍普金斯大学博士后,美国哈佛大学访问学者,主任医师,副教授,硕士研究生导师。现担任北京同仁医院斜视与小儿眼科主任。中华医学会眼科分会青年委员/神经眼科学组委员;中国医师协会眼科医师分会儿童眼健康专业委员会副主任委员;中国医疗保健国际交流促进会视觉健康分会委员;中华预防医学会儿童保健分会视觉保健学组委员;中国医药教育协会眼科专业委员会常务委员;北京医师协会眼科专科医师分会眼视光专业委员会副主任委员;北京医师协会眼科专科医师分会小儿眼科分会副主任委员;北京眼视光学会副理事长等。《中国斜视与小儿眼科杂志》副主编,《眼科》编委,《中华眼科医学杂志》编委。
毕业于北京大学医学部,从事眼科临床工作20余年,擅长斜弱视、屈光不正等儿童眼病及视光方面功能性眼病、神经眼科传出疾病的诊治。为北京市卫生系统高层次技术人才的学科骨干。北京市医管局知名专家团队-斜弱视、视光及儿童眼病团队的领衔专家。近年来以第一作者或通讯作者发表医学论著等70余篇,其中16篇为SCI收录。主持国家级、省部级等十余项科研项目。曾在美国哈佛大学波士顿儿童医院/麻省眼耳医院作为访问学者,在约翰霍普金斯大学Wilmer眼科中心作为博士后进行工作学习。









 京公网安备 11010502033360号
京公网安备 11010502033360号
条评论
Linda Gareth
2015年3月6日, 下午2:51Donec ipsum diam, pretium maecenas mollis dapibus risus. Nullam tindun pulvinar at interdum eget, suscipit eget felis. Pellentesque est faucibus tincidunt risus id interdum primis orci cubilla gravida.